Гормональная терапия рака предстательной железы
Рак простаты – одна из серьезнейших проблем современной медицины. Согласно статистике это распространенное заболевание находится на втором-третьем месте среди причин смертности от злокачественных новообразований. Гормональное лечение рака простаты широко применяется в современной онкологии и дает неплохие результаты.
Так, в Соединенных Штатах количество диагностированных случаев составило 317 тыс. за год (по данным 1996 г), при этом было зарегистрировано более 41 тыс. смертей от этого недуга. В РФ также намечается тенденция к росту числа заболевших, увеличивается и уровень смертности. Если в конце 80-х годов количество случаев рака предстательной железы (ПЖ) равнялось 8,4 на 100 тыс. людей, то спустя 10 лет заболеваемость выросла до 11,3 на 100 тыс. А уровень смертности от этой патологии достиг 18,5 %.
Гормональное лечение рака предстательной железы
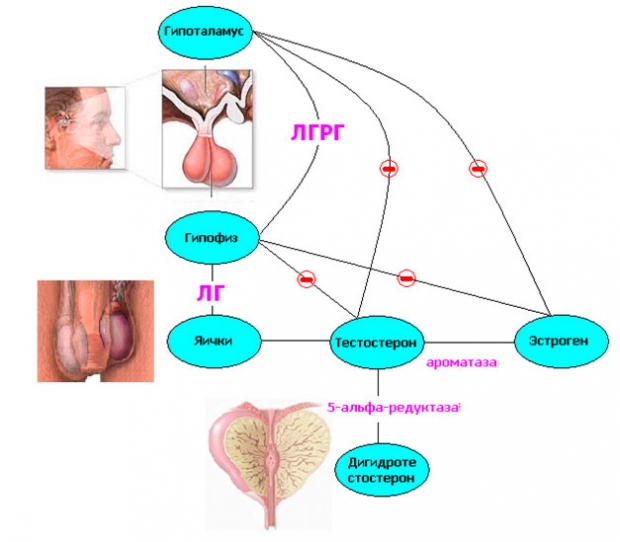
Причины возникновения злокачественных новообразований в простате до сих пор до конца не изучены. Но сегодня многие специалисты сходятся во мнении, что механизм развития подобных болезней связан с изменением фона половых гормонов вследствие нарушения эндокринных функций. Такие нарушения могут быть обусловлены особенностями гипоталамо-гипофизарной системы, связанными с изменением процессов образования гормонов в яичках и надпочечниках.
Зависимость предстательной железы от яичек подтверждается тем фактом, что у кастрированного животного она начинает атрофироваться.
Изучение гормонального фона пациентов с раком ПЖ подтвердило существенный рост уровня андрогенов относительно эстрогенов. Также у этих больных растет количество гонадотропинов в моче, падает уровень ряда 17-кетостероидов, а соотношение эстрогенных фракций при этом изменяется.
Многочисленными исследованиями и медицинской практикой была подтверждена высокая чувствительность опухолей простаты к лечению гормонами. На данный момент гормонотерапия считается самым перспективным способом борьбы с раком предстательной железы. Результаты ее применения превосходят эффект от других распространенных методик (операции, химио- и лучевая терапия). Прежде всего гормональное лечение показано при локальном опухолевом процессе, который захватывает области за пределами ПЖ, а также в случае выявления метастазов, то есть при стадиях С и D согласно системе Джюит-Уайтмор, принятой американскими урологами (с классификацией рака простаты можно ознакомится на нашем сайте). В стадии С после курса гормональных препаратов возможно хирургическое лечение (простатэктомия). При стадии D цель гормонотерапии сводится к уменьшению воздействия мужских гормонов, которые активизируют рост эпителиальных клеток простаты.
Целью терапии при раке простаты начальных стадий является, как известно, полное излечение пациента. Для раннего выявления опухоли рекомендован скрининг – ежегодный анализ на уровень ПСА (для некоторых мужчин такое исследование рекомендовано раз в полгода). При положительном результате осуществляют пальцевое исследование и трансректально проводят эхографию. Такая методика очень информативна – она позволяет выявить рак простаты в 95% случаев. Но, как сообщают специалисты-онкологи РАМН, у большинства обратившихся за врачебной помощью мужчин метастазы уже присутствуют (в 60 – 80 % случаев).
На протяжении многих лет важная роль при лечении гормонами отводилась синтетическим эстрогенам. Это такие препараты, как фосфэстрол, хонван, синестрол. У многих авторов имеются данные о том, что пятилетняя выживаемость после курсов таких гормонов достигала 18-22%.
При этом сегодня использование подобных гормональных средств приходится ограничивать из-за выраженных побочных действий. После приема синтетических эстрогенов у пациентов нередко угнетается иммунитет, нарушается свертываемость крови, возникают нарушения в работе сердечно-сосудистой и пищеварительной систем. В некоторых случаях даже отмечался летальный исход. Из-за возможности осложнений курс эстрогенов сегодня применяют только в качестве терапии второй линии.
Еще одна разновидность лекарственных средств, использующихся на данный момент, — аналоги лютеинизирующего-рилизинг-гормона (ЛГ-РГ). К этой группе относятся препараты лейпрорелин и гозерилин.
Гозерилин является синтетическим аналогом ЛГ-РГ, и поэтому обладает способностью к ингибированию выделения лютеинизирующего гормона гипофизом. Из-за этого в сыворотке крови пациента падает уровень тестостерона (этот процесс полностью обратим). При этом интересно отметить, что на раннем этапе терапии препарат может спровоцировать недолговременное повышение уровня тестостерона.
При продолжительном приеме отмечается подавление обычного выделения ЛГ-РГ, а восприимчивость рецепторов к нему ухудшается. Главный побочный эффект такой терапии – появление эректильной дисфункции. По этой причине в ряде случаев препарат отменяют. Также в процессе лечения у мужчин наблюдается артралгия, повышается артериальное давление. В начале курса лечения возможно усиление болевых ощущений в костях.
Важное место в практике лечения рака ПЖ занимают средства, имеющие антиандрогенное действие. Речь идет об антагонистах андрогеновых рецепторов. На данный момент существуют препараты как со стероидной, так и с нестероидной структурой. К первой группе относятся мегестрола ацетат и ципротерона ацетат, а ко второй — бикалутамид, флутамид, нилутамид. Препараты последней группы переносятся гораздо легче и не дают такого количества побочных эффектов, как средства со стероидной структурой.
Флутамид – одно из широко применяемых и хорошо изученных средств. Действие препарата основано на способности ингибировать связывание тестостерона и дигидротестостерона (ДТГ) с рецепторами, в результате чего затрудняется проявление их биологического эффекта.
Бесспорное достоинство флутамида заключается в том, что он не снижает концентрацию тестостерона в плазме и у пациента не ухудшается потенция. Однако стоит отметить, что повышенная концентрация тестостерона иногда негативно влияет на результат лечения, поскольку происходит «разблокирование» рецепторов. По этой причине флутамид нередко комбинируют с другими препаратами (гозерилин или же лейпролид). Эффективность такого сочетания была доказана несколькими контролируемыми исследованиями. Результаты подтвердили, что курсы комбинированной терапии увеличивают продолжительность жизни не только у больных с начальными стадиями рака простаты, но и в случае распространенного опухолевого процесса.
Так, во время одного из подобных исследований специалисты оценивали возможности комбинированных гормональных курсов перед оперативным вмешательством. Выяснилось, что комбинация флутамида с агонистом ЛГ-РГ дает заметный результат – число резектабельных опухолей выросло на 28%, то есть их можно удалить хирургическим путем.
Но даже терапия одним только антиандрогеном способна дать хороший лечебный эффект. Специалисты, занимающиеся исследованиями воздействия подобных препаратов, приводят такие данные: у 20-78% пациентов злокачественная опухоль частично регрессирует, в 16 – 43% случаев процесс стабилизируется, у 2-20 % больных болезнь продолжает прогрессировать. При сочетании антиандрогенов с кастрацией (медикаментозным или хирургическим способом) результаты лечения оказались такими: 40-80% — частичная регрессия, 16-53% — стабилизация, 1-16% — дальнейший рост опухоли.
Побочные эффекты при гормональной терапии рака простаты
Одно из распространенных осложнений при гормонотерапии, сильно ухудшающее качество жизни пациента, — проблемы с потенцией и снижение полового влечения. После завершения курса лечения, потенция, как правило, приходит в норму. Другим типичным побочным эффектом являются приливы. Во время прилива пациент ощущает жар, у него учащается пульс и усиливается потоотделение. Возникают такие состояния не сразу, а спустя три месяца гормонального курса и могут беспокоить больного в течение длительного периода. Для снижения неприятных проявлений назначают дополнительные гормональные средства и даже антидепрессанты.
К другим побочным эффектам гормонального лечения опухолей ПЖ относятся:
· Чувство постоянной усталости;
· Увеличение груди и болезненные ощущения в ней;
· Остеопороз, спонтанные переломы костей, не связанные с метастазами.
· Метаболические нарушения, ведущие к набору избыточного веса и снижающие тонус мышц. Причем саркопения и лишняя масса тела — это осложнения, которые появляются уже в первый год гормонотерапии. Пациент может набрать до 10 % жира и потерять около 3% мышечной массы.
· Нарушения в деятельности сердечно-сосудистой системы, сердечные приступы, скачки давления.
· Проблемы с памятью.
· Риск развития сахарного диабета.
Профилактика побочных эффектов при лечение гормонами рака предстательной железы
Профилактика развития перечисленных осложнений включает такие мероприятия:
— Соблюдение диеты. Мужчинам, проходящим курс гормонотерапии, рекомендуется уменьшить содержание жиров в рационе. Также желательно употреблять меньше соли и специй. Полезная еда – овощи, фрукты, молочные продукты. Принимать пищу рекомендуется часто, небольшими порциями. При ухудшении аппетита отказываться от еды нельзя. Чтобы не допустить развития остеопороза нужно употреблять больше кальция и витамина D. Правильную диету обычно помогает составить врач. Он же в случае необходимости посоветует витаминные препараты.
— Отказ от сигарет и алкоголя.
— Ограничение напитков с содержанием кофеина.
— Соблюдение распорядка дня, регулярный отдых, прием пищи в одно и то же время.
— Пребывание на свежем воздухе.
— Умеренные физические нагрузки (ни в коем случае не допускается перенапряжение). План занятий лучше согласовать с лечащим врачом.
— Пешие прогулки с постепенным увеличением их длительности.
— Потребление достаточного объема жидкостей (около двух литров в день).
Также желательно не допускать нервного перенапряжения, стрессов и соблюдать осторожность, оберегая себя от ушибов и других повреждений.

Когда следует начинать лечение гормонами рак предстательной железы
Вопрос о сроках назначения гормональной терапии пациентам с раком ПЖ до сих пор не решен. Пока еще не ясно, когда именно следует начинать курс приема гормонов: немедленно после обнаружения местно-распространенной опухоли/бессимптомного рака с метастазами или же только тогда, когда появятся явные признаки прогрессирования болезни.
Единого мнения по этому поводу не существует из-за того, что не было проведено достаточного числа контролируемых исследований. Осуществленные на данный момент исследования не могут считаться точными, поскольку в них принимало участие совсем немного пациентов, при этом отсутствовала их стратификация по стадиям рака (местно распространенный процесс, метастатический рак, поражение лимфоузлов).
По этой причине рекомендации по определению времени начала терапии основываются на докладе Управления политики и исследований в здравоохранении США (Agency for Health Care Policy and Research). В докладе представлены данные, подтверждающие важную роль ранней терапии гормональными препаратами для улучшения показателей выживаемости. При этом доклад ссылается на ряд исследований, когда гормональное лечение назначалось как первичная терапия. Однако обобщенный анализ существенной разницы не выявил.
К тому же некоторые авторы утверждают, что андрогенная блокада (химическая кастрация) в экономическом и психологическом плане более оправдана, когда ее назначают уже после развития симптоматики, связанной с метастазами.
В еще одном исследовании принимали участие больные с распространенным опухолевым процессом. Они проходили курсы раннего и отсроченного лечения гормональными препаратами. Такая терапия проводилась и как первичная, и как адъювантная после оперативного вмешательства. Полученные результаты подтвердили, что ранняя гормонотерапия может остановить дальнейшее развитие болезни и предотвратить осложнения. Но при этом она не влияет на показатели опухолево-специфической выживаемости и лишь немного улучшает общую выживаемость (риск смерти уменьшается примерно на 5% спустя 10 лет).
С недавних пор целесообразность раннего гормонолечения пациентов имеющих стадию N+ (по системе TNM) и перенесших простатэктомию поставлена под вопрос. Сомнения медиков вызваны несколькими причинами. Одна из них – микрометастатическое поражение лишь одного узла, которое нельзя приравнять к обширному метастазированию в лимфоузлы, о котором говорится в исследовании.
Американскими специалистами было проанализировано более 700 случаев, в результате чего ученые пришли к выводу, что эффективность раннего лечения гормонами после удаления простаты при стадии N+ весьма сомнительна.
После внедрения скрининга ПСА (анализ крови) были получены примерно такие же результаты. Отличие заключалось в небольшом улучшении общей выживаемости. Показатель опухолево-специфической выживаемости остался неизменным. Более того, было подтверждено, что на хороший результат раннего лечения гормонами могут рассчитывать лишь пациенты молодого возраста с повышенным ПСА.
Данные обзора научной литературы (рекомендации ASCO — American Society of Clinical Oncology), касающиеся первичного гормонолечения пациентов, имеющих диагноз андрогензависимой метастатической рецидивной или же прогрессирующей опухоли простаты, позволяют прийти к заключению, что на данный момент невозможно сформулировать четкие инструкции, связанные со сроками осуществления гормональной терапии при распространенном, но бессимптомном злокачественном процессе. Это будет возможно только после публикации данных, полученных в результате научных исследований с применением современных диагностических методик и стандартизированных схем дальнейшего наблюдения.
Метаанализ приводит к выводу об экономической и социальной оправданности лечения только в случае возникновения симптоматики болезни. Данные современных исследований не подтверждают положительное влияние монотерапии антиандрогенными препаратами на отдаленные результаты у пациентов с локализованной опухолью простаты после применения нерадикальных методов лечения. Целесообразность использования монотерапии после курса облучения на данный момент не доказана.
Несколько рандомизированных контролируемых исследований дали такой результат: сочетание лучевой терапии с вспомогательным гормональным курсом увеличивает период до начала прогрессирования опухоли у пациентов с локализованными или местно-распространенными формами рака (при условии отсутствия симптомов болезни). Кроме того, улучшается показатель общей выживаемости в сравнении со схемами лечения, когда используется лучевая терапия с отсроченным гормональным курсом.
Показания к гормонотерапии пациентам с раком простаты
Гормональное лечение или химическая кастрация показана:
1. М1 с наличием симптоматики. Снятие доставляющих дискомфорт симптомов и профилактика серьезных осложнений (переломы, обструкция мочеточников, метастазы за пределами костей, компрессия спинного мозга). Хотя контролируемые исследования не проводились, метод кастрации относится к стандартным способам лечения.
2. М1 с отсутствием симптоматики. С помощью ранней кастрации можно не допустить возникновения неприятных симптомов и серьезных последствий, вызванных развитием болезни. Если главная цель – продлить жизнь пациента, приемлемой тактикой считается динамическое наблюдение за состоянием больного.
3. N+. При ранней кастрации улучшается выживаемость пациентов (безрецидивная и общая). После удаления простаты и тазовой лимфадэктомии у пациентов с микрометастазами целесообразность кастрации не подтверждена.
4. М0.Местно-распространенный процесс. Ранняя кастрация является эффективным методом, увеличивающим показатели безрецидивной выживаемости.
• Местно-распространенная опухоль после курса облучения.
• Рак простаты с высокой степенью риска (классификация Д’Амико). Показано лечение гормонами (комбинированное и пролонгированное).
• Рак простаты (умеренный риск по классификации Д’Амико).
Противопоказания к гормональным методам лечения рака предстательной железы
1. Полная кастрация химическим путем противопоказана при психологической неготовности больного к подобной процедуре.
2. Прием эстрогенов противопоказан при сердечно-сосудистой патологии.
3. Монотерапия с применением агонистов ЛГ-РГ – опухолевый процесс с метастазами и большой вероятностью возникновения так называемой «вспышки».
4. Антиандрогенная терапия – как первичное лечение пациентов с локализованной опухолью.
Прогноз при гормональных методах лечения рака простаты
Прогноз при злокачественных образованиях зависит от того, насколько дифференцирована опухоль и в какой стадии рака простаты она было обнаружена.
У пациентов со стадией рака простаты М1 медиана общей выживаемости – 28-53 месяца. И лишь небольшое число пациентов (около 7 %), которым была проведена гормонотерапия, живут не менее 10 лет. Также прогноз зависит от уровня ПСА, баллов по Глиссону, степени метастатического процесса, присутствия симптоматики, связанной с поражением костей. У больных с местно-распространенным процессом медиана выживаемости обычно больше, чем 10 лет.
Гормонотерапия при раке простаты
Рак простаты – это злокачественное заболевание гормональной природы, которым болеют преимущественно в пожилом возрасте. Важную роль в лечении заболевания играет гормонотерапия при раке предстательной железы. Она направлена на подавления андрогенной активности. Следует понимать, что такой метод лечения не поможет полностью избавиться от патологии, однако в значительной мере улучшает прогноз для пациента, если терапия гормонами начата своевременно.
Принцип лечения
Причина патологий предстательной железы – это активность дигидротестостерона. В результате ряда нарушений, это вещество активно поглощается клетками простаты, вызывая стремительный рост злокачественной опухоли. В основе гормональной терапии при раке предстательной железы лежат препараты, которые блокируют выработку мужских гормонов. Лечение гормонами позволяет существенно снизить скорость прогрессирования заболевания, однако имеет ряд особенностей, с которыми следует ознакомиться, прежде чем начинать прием медикаментов этой группы.
Показания гормонотерапии
Несмотря на то что лечение гормонами часто не позволяет полностью избавиться от рака, этот метод широко используется, особенно для лечения мужчин старше 70 лет.
Гормональная терапия при раке простаты оправдана в следующих случаях:
- начальная стадия заболевания;
- противопоказания к проведению хирургического лечения;
- противопоказания к проведению химиотерапии;
- пожилой возраст пациента;
- рецидив заболевания.

Гормональная терапия особенно широко применяется для пожилых пациентов
Наиболее эффективным способом терапии рака является радикальная простатэктомия – полное удаление предстательной железы. В ряде случаев проведение вмешательства противопоказано, в первую очередь это справедливо для пациентов старше 70 лет. При невозможности применения других методов лечения, гормонотерапия при раке простаты остается единственным способом продлить жизнь пациента.
Достаточно часто гормональное лечение рака простаты проводится при развитии заболевания у молодых пациентов, как более щадящий метод, по сравнению с простатэктомией.
Известны случаи, когда удаление злокачественного новообразования без полного удаления предстательной железы оказывается неэффективным. Со временем происходит рецидив болезни, однако по ряду причин повторная операция может быть противопоказана. В таких случаях терапия карциномы гормонами является единственным доступным методом борьбы с болезнью.
Хирургическая кастрация
Основной объем мужских половых гормонов продуцируется яичками. Снизить выработку андрогенов и приостановить прогрессирование заболевания можно с помощью кастрации. Операция подразумевает удаление яичек и называется орхиэктомией.
Вся процедура проводится достаточно быстро, не требует пребывания в стационаре или долгой реабилитации. Тем не менее, не все пациенты готовы на такую радикальную меру, так как в отличие от медикаментозной, хирургическая кастрация необратима.

Хирургическая кастрация имеет необратимый результат
Женские половые гормоны в терапии рака предстательной железы
Один из медикаментозных методов борьбы с опухолью – это терапия эстрогенами. Введение женских половых гормонов мужчинам блокирует выработку тестостерона, благодаря чему достигается терапевтический эффект при онкологии простаты.
Преимущества назначения эстрогенов при РПЖ:
- меньшее количество опасных побочных эффектов, по сравнению с другими гормональными препаратами;
- высокий процент ремиссии;
- угнетение роста опухоли.
По статистике, частота ремиссии при приеме эстрогенов достигает рекордных 87%. К тому же, препараты-аналоги женских гормонов оказывают цитотоксическое действие на клетки простаты, уменьшая размеры опухоли. При этом эстрогены не провоцируют развитие остеопороза, что часто наблюдается при гормональной терапии антиандрогенными лекарствами. Также препараты женских гормонов не влияют на когнитивные функции мозга.
Недостаток лекарственных средств этой группы – поражение сердечно-сосудистой системы, что может привести к летальному исходу при лечении мужчин старше 75 лет с атеросклерозом и другими возрастными патологиями в анамнезе. Для минимизации риска поражения сердечно-сосудистой системы практикуется внутривенное введение препаратов. Дополнительно назначаются лекарственные средства, снижающие нагрузку на сердечную мышцу (кардиопротекторы).

Терапия эстрогенами вызывает меньше побочных эффектов, чем другие способы гормонотерапии
Гонадолиберин: аналоги и антагонисты
Наиболее распространенным методом гормонотерапии является инъекционное введение препаратов аналогов гонадолиберина. Это вещество сначала стимулирует выработку тестостерона, однако со временем количество рецепторов гонадолиберина уменьшается, а выработка тестостерона снижается до уровня, соответствующего синтезу этого гормона после кастрации.
Лекарства этой группы вводятся раз в месяц. В первую неделю после инъекции симптомы обостряются, за счет увеличения выработки мужских гормонов, однако со временем идут на спад. В первые дни после укола пациенты отмечают:
- боли в костях и суставах;
- нарушения мочеиспускания;
- боли в промежности;
- общее недомогание.
Несмотря на отсутствие влияния на сердечно-сосудистую систему, после введения лекарства пациент должен наблюдаться несколько дней в стационаре. Резкий выброс тестостерона в ряде случаев может привести к острой почечной недостаточности. Помимо вероятных побочных эффектов, препараты этой группы неэффективны примерно в 12% случаев. Тем не менее, именно аналоги гонадолиберина составляют стандартную схему терапии рака простаты.
Антагонисты гонадолиберина снижают выработку тестостерона сразу после введения. Препараты этой группы мало распространены из-за большого количества побочных эффектов. Они часто провоцируют развитие острой аллергической реакции. Такая гормональная терапия применяется при неэффективности других препаратов. Главный недостаток антагонистов гонадолиберина – это кратковременное действие, в связи с чем препараты необходимо применять часто. Это провоцирует развитие большого количества побочных эффектов.
Принцип терапии антиандрогенами
Для лечения рака предстательной железы применяют стероидные и нестероидные антиандрогены. Первая группа препаратов блокирует рецепторы, чувствительные к андрогенам, а также подавляет активность гипофиза. Несмотря на высокую эффективность, препараты этой группы вызывают большое количество побочных эффектов, среди которых:
- импотенция;
- потеря сексуального влечения;
- гинекомастия;
- печеночная недостаточность.

Импотенция – самый распространенный побочный эффект лечения
Нестероидные препараты не снижают выработку тестостерона и не влияют на активность гипофиза, однако также не лишены побочных эффектов. Чаще всего пациенты сталкиваются с импотенцией на фоне гормонотерапии. Несмотря на негативные реакции, монотерапия нестероидными антиандрогенами широко применяется на начальных стадиях рака.
Виды гормонотерапии
Различают три вида гормонотерапии при раке простаты:
- комбинированная;
- отсроченная;
- интермиттирующая.
Комбинированная терапия подразумевает применение препаратов разных групп. Обычно назначается одновременная терапия противоопухолевым лекарством (финастерид) и антиандрогенами.
Под отсроченной терапией понимается назначение гормонов после длительного наблюдения за динамикой изменения размеров опухоли. Достоверных данных об эффективности такой схемы лечения нет, однако в некоторых случаях выжидательная тактика с готовностью своевременного введения гормональных препаратов остается единственным доступным методом лечения.
Спустя 16-24 месяцев после начала лечения гормональными препаратами отмечается развитие резистентности раковых клеток. Под интермиттирующей терапией понимается курсовое введение препаратов в течение непродолжительного времени с целью прекращения воздействия до момента образования устойчивых клеток.
Побочные эффекты
Наибольшее число побочных эффектов наблюдается после хирургической кастрации. Среди них:
- полное отсутствие эрекции и полового влечения;
- гинекомастия;
- увеличение массы тела и мышечная атрофия;
- остеопороз;
- нарушение когнитивных функций мозга.
При появлении негативных последствий проводится симптоматическая терапия. Одним из распространенных побочных эффектов является нарушение внимания, памяти и умственных способностей. Именно из-за этого последствия хирургическая кастрация проводится редко, предпочтение отдается медикаментозной терапии.
При приеме эстрогенов высок риск поражения сердечно-сосудистой и развития побочных эффектов, несовместимых с жизнью. Минимизировать риск позволяет одновременный прием лекарств, защищающих сердечную мышцу.

Гинекомастия – увеличение молочных желез – еще один побочный эффект
При антиандрогенной терапии наблюдается эректильная дисфункция, обструкция мочевого пузыря, снижение либидо. Применение стероидных препаратов достаточно часто сопровождается ожирением и гинекомастией. При увеличении молочных желез и боли в сосках показано их удаление.
Гормональная терапия редко применяется как самостоятельное средство. Как правило, сочетание лучевой терапии и гормонального лечения позволяет достичь ремиссии сроком на несколько лет. Точные прогнозы зависят от ряда факторов, среди которых важное значение занимает стадия заболевания и возраст пациента.
Рекомендации
При приеме гормональных препаратов необходимо придерживаться ряда правил. Пациентам показаны регулярные обследования и специальное питание. Минимизировать риск побочных эффектов принимаемых препаратов позволяет введение в рацион большого количества фруктов и овощей. При раке полезны продукты, богатые селеном, а также антиоксиданты. Рекомендуется ежедневно употреблять цитрусовые, морепродукты. Жирная и жареная пища под запретом. Необходимо полностью исключить любые сырокопченые продукты, полуфабрикаты, специи.
Белковая пища должна быть сокращена до минимума, по возможности рекомендуется полностью отказаться от яиц, жирного молока, однако кисломолочные продукты не запрещены.
Наравне с корректировкой питания, больной должен регулярно проходить обследования. Каждые два-три месяца следует сдавать анализ на определение уровня ПСА.
Несмотря на то что гормональная терапия негативно сказывается на качестве жизни пациента, в большинстве случаев такой метод лечения дает хорошие результаты. Тем не менее, в начале приема препаратов, пациенты часто сталкиваются с эмоциональными расстройствами, преодолеть которые в одиночку сложно. Во время лечения важно заручиться поддержкой родных и близких.
До 10 Августа Институт Урологии совместно с Министерством Здравоохранения проводят программу » Россия без простатита«. В рамках которой препарат Predstanol доступен по льготной цене 99 руб. , всем жителям города и области!
Гормональная терапия при раке предстательной железы
Благодаря продуцированию гормонов обеспечивается нормальная жизнедеятельность организма человека. При нехватке либо избытке данных веществ начинаются серьезные нарушения, развиваются различные новообразования. У мужчин проблемы с гормонами становятся причиной карциномы простаты (рак предстательной железы или РПЖ).
Предпосылками возникновения карциномы урологи называют повышение показателей тестостерона, дигидротестостерона, андростендиона. Данные вещества запускают патологический рост предстательной железы, изменение клеток.
Прямая зависимость между избытком гормонов и ростом злокачественной опухоли позволяет использовать гормонотерапию в качестве действенного метода лечения заболевания. Причем положительной динамики удается достичь даже на последних стадиях недуга.
При каких показаниях назначаются гормоны?
 При раке предстательной железы использование гормонотерапии показано, если патологически измененные клетки не полностью удалены при лучевой терапии или хирургическом вмешательстве. Оправдано применение гормонов при высокой вероятности рецидива рака простаты, распространении новообразования на остальные ткани.
При раке предстательной железы использование гормонотерапии показано, если патологически измененные клетки не полностью удалены при лучевой терапии или хирургическом вмешательстве. Оправдано применение гормонов при высокой вероятности рецидива рака простаты, распространении новообразования на остальные ткани.
Гормонотерапия при раке простаты подходит для случаев, когда радиотерапия не дала стойкой ремиссии, имеется вероятность обострения онкологического заболевания. Сюда же относят неоперабельные опухоли, обычно гормональная терапия становится спасением для пациентов пожилого возраста. Она помогает поддерживать организм на последних стадиях рака, задержать появление метастазов, разрастание опухоли.
Если новообразование переходит на расположенные рядом лимфатические узлы, костную ткань, именно гормонотерапия является наиболее эффективной, целесообразной методикой лечения. Курс гормонов нередко рекомендован для купирования патологического процесса либо уменьшения размеров железы перед проведением операции по удалению простаты.
Схему терапии гормонами при раке предстательной железы разрабатывают в индивидуальном порядке, принимая во внимание ряд факторов:
- возраст пациента;
- наличие хронических системных заболеваний;
- переносимость терапии;
- перспектива операции;
- скорость роста новообразования.
Доктор учитывает также стадию злокачественного процесса, общее состояние, самочувствие. Дозировка может быть увеличена или снижена в зависимости от динамики заболевания. Уменьшение дозы рекомендовано, если у мужчины появились побочные реакции организма.
Благодаря гормонотерапии при раке предстательной железы после операции увеличивается продолжительность жизни пациента. Если проводится лечение 4 стадии заболевания, благоприятный прогноз еще в среднем на 3-4 года. П
ри хорошей переносимости медикаментозного лечения срок увеличивается до 7 лет.
Варианты гормональной терапии
 Гормонотерапия рака предстательной железы классифицируется в зависимости от курса и способа лечения. Это может быть прерывистая (интермиттированная) либо непрерывная терапия. Контроль эффективности проводится благодаря исследованию на уровень простат-специфического антигена, ассоциированного со стадией патологического процесса и скоростью роста опухоли.
Гормонотерапия рака предстательной железы классифицируется в зависимости от курса и способа лечения. Это может быть прерывистая (интермиттированная) либо непрерывная терапия. Контроль эффективности проводится благодаря исследованию на уровень простат-специфического антигена, ассоциированного со стадией патологического процесса и скоростью роста опухоли.
Оптимальный показатель находится на отметке 0.5 мкг/л, если лечение гормонами длительное, он падает до 0.1 мкг/л. При условии интермиттирующей терапии применение лекарств прекращают сразу после достижения допустимого количества антигенов. За счет этого можно существенно снизить стоимость лечения, предупреждается развитие нежелательных эффектов.
Для мужчины может быть назначен один из вариантов гормонотерапии: хирургическая, медикаментозная кастрация, курс лечения антагонистами гормонов гипофиза, андрогенотерапия, максимальная андрогенная блокада, адъювантная терапия.
Хирургическая кастрация
 Хирургическая кастрация (орхидэктомия) – процедура, предусматривающая удаление яичек, ее цель заключается в максимально быстром и естественном понижении уровня андрогенов для исключения пагубного воздействия на простату.
Хирургическая кастрация (орхидэктомия) – процедура, предусматривающая удаление яичек, ее цель заключается в максимально быстром и естественном понижении уровня андрогенов для исключения пагубного воздействия на простату.
Вмешательство проводится под местной или общей анестезией, требуется выполнение небольшого разреза в мошонке. Метод практикуется как в наших клиниках, так и онкоцентрах Израиля. Его преимущество заключается в необратимом угнетении продуцирования гормонов, подпитывающих развитие опухоли.
Среди недостатков следует отметить риск:
Некоторые мужчины категорически против хирургической кастрации, причины отказа исключительно психологические. Причем их не могут переубедить даже перспектива более высокого качества жизни, нежели после проведения медицинской кастрации, быстрая положительная динамика, увеличение выживаемости.
Медикаментозная кастрация
 Гормонотерапию рака простаты с применением аналогов гонадотропин-рилизинг-гормона называют медикаментозной кастрацией. При условии продолжительного приема продуцирование половых гормонов снижается до оптимального уровня. Результат схож с последствиями хирургической кастрации.
Гормонотерапию рака простаты с применением аналогов гонадотропин-рилизинг-гормона называют медикаментозной кастрацией. При условии продолжительного приема продуцирование половых гормонов снижается до оптимального уровня. Результат схож с последствиями хирургической кастрации.
Главное преимущество методики в обратимости, то есть показатель тестостерона после прекращения инъекций возвращается до исходного уровня. Однако среди недостатков медики называют отдаленность эффекта, объем гормонов выравнивается не ранее, чем спустя 3 недели после начала курса. В начале терапии показатель андрогенов в кровотоке может даже увеличиваться, что стимулирует рост новообразования.
Для проведения медицинской кастрации медики назначают лекарственные средства на основе веществ:
Медикаменты вводятся подкожно раз в 1-3 месяца, точная схема терапии зависит от степени, стадии заболевания, особенностей его течения, общего состояния здоровья пациента.
Антагонисты гормонов гипофиза
 Гормонотерапия при лечении опухоли предстательной железы предусматривает применение антагонистов гормона гипофиза. Данный вид препаратов связывает рецепторы гипофиза, отвечающие за выработку лютеинизирующего, фолликулостимулирующего гормона, гонадотропина. При этом уровень стимулирующих гормонов и тестостерона стремительно падает.
Гормонотерапия при лечении опухоли предстательной железы предусматривает применение антагонистов гормона гипофиза. Данный вид препаратов связывает рецепторы гипофиза, отвечающие за выработку лютеинизирующего, фолликулостимулирующего гормона, гонадотропина. При этом уровень стимулирующих гормонов и тестостерона стремительно падает.
Преимущество методики, если сравнивать с медикаментозной кастрацией, заключается в отсутствии изначального всплеска тестостерона в кровотоке. По этой причине исключается обострение карциномы простаты, присущее началу лечения аналогами гонадотропин-рилизинг-гормона.
Лекарства данной группы:
- обратимо снижают секрецию гормона тестостерон;
- затормаживают прогрессирование онкологии;
- стимулируют дифференциацию клеток.
В практике медиков наиболее известный препарат Фирмагон, изготовленный на основе активного вещества дегареликс.
Антиандрогенная терапия
 Монотерапия антиандрогенами может использоваться, если новообразование распространяется исключительно на ткани простаты, метастазов не наблюдается. Методика рекомендована в качестве альтернативы двум видам кастрации, преимущество в благоприятном прогнозе на будущее, сохранении эректильной функции. Недостаток лечения – болезненность, увеличение размера грудных желез.
Монотерапия антиандрогенами может использоваться, если новообразование распространяется исключительно на ткани простаты, метастазов не наблюдается. Методика рекомендована в качестве альтернативы двум видам кастрации, преимущество в благоприятном прогнозе на будущее, сохранении эректильной функции. Недостаток лечения – болезненность, увеличение размера грудных желез.
Лекарственные средства этой группы рекомендованы для устранения взаимодействия измененных клеток с надпочечниковыми андрогенами. В результате можно рассчитывать на максимальное затормаживание прогрессирования онкологии. Наиболее популярными средствам следует назвать препараты на основе веществ:
Антиандрогены используются в качестве части комплексной терапии для максимальной андрогенной блокады. Понижение показателей тестостерона при кастрации достигает не 100%, только 60% уровня. Причины связывают с тем, что часть гормонов, ассоциированных с опухолью, секретируется еще и надпочечниками.
Эстрогенная терапия
Гормонотерапию при раке простаты 2 степени, распространенных формах патологического процесса проводят при помощи женских половых гормонов. Иногда метод менее эффективен, нежели другие варианты терапии.
Среди недостатков лечения большая вероятность инфаркта миокарда, заболеваний печени, тромбоза, дисфункции пищеварительной системы. Чаще остальных используются гормональные средства Фосфэстрол, Диэтилстильбэстрол.
Какие могут быть реакции на лечение гормонами
 Побочные эффекты гормонотерапии при раке простаты далеко не редкость, поскольку подобные препараты серьезно изменяют работу внутренних органов и систем. При нарушении баланса биологически активных веществ, затормаживающих прогрессирование опухоли, у мужчины может нарушаться память, снижаться показатель гемоглобина крови, развиваться гипертоническая болезнь.
Побочные эффекты гормонотерапии при раке простаты далеко не редкость, поскольку подобные препараты серьезно изменяют работу внутренних органов и систем. При нарушении баланса биологически активных веществ, затормаживающих прогрессирование опухоли, у мужчины может нарушаться память, снижаться показатель гемоглобина крови, развиваться гипертоническая болезнь.
Кроме этого, среди побочных реакций следует выделить тяжелые изменения метаболизма, это и увеличение массы тела, и развитие сахарного диабета второго типа, и повышение хрупкости костной ткани.
Пациенты в ходе терапии предъявляют жалобы на симптомы:
- постоянную усталость;
- увеличение длительности и частоты эпизодов депрессивного состояния;
- повышенное потоотделение;
- диарею;
- эректильную дисфункцию;
- гинекомастию.
Точно известно, что побочные эффекты после завершения курса лечения или его отмены постепенно сходят на нет, восстанавливается нормальное функционирование организма. А вот хирургическая кастрация необратима.
Адъювантная гормонотерапия
Адъювантная гормонотерапия рака простаты помогает уменьшать интенсивность нежелательной симптоматики. Для хорошего укрепления костной ткани следует принимать медикаменты на основе вещества деносумаб, золендроновой кислоты, диетические добавки кальция, холекальциферол.
Мужчинам, получающим гормональное лечение, связанное с карциномой простаты, необходимо всегда придерживаться ряда правил. В обязательном порядке следует соблюдать диету с повышенным уровнем витаминов, кальция, пищевых волокон. Требуется сократить потребление животного жира, отказаться от газированных напитков, кофеина.
Питаться нужно дробно, в сутки выпивать не меньше трех литров чистой воды, бросить курить, употреблять спиртное. Регулярно в течение дня делают перерывы, уделяют время спорту, благодаря физической нагрузке можно достичь укрепления мышечного корсета, ускорения циркуляции крови.
Уровень нагрузки согласовывают с доктором, поскольку травмы и перенапряжение способны стать причиной активного прогрессирования онкологии. Улучшать отток и приток крови помогает плаванье, бег, йога.
Важность второго мнения
Если мужчине поставили диагноз рак предстательной железы, не нужно сразу бить тревогу. Иногда бывает, что допущена врачебная ошибка и на самом деле никакой онкологии и нет. Чтобы удостовериться в наличии заболевания или опровергнуть его, рекомендовано проконсультироваться еще у нескольких докторов.
Многие отечественные и зарубежные клиники предлагают пациентам услугу второе мнение. Для получения ответов на свои вопросы достаточно предоставить имеющиеся результаты анализов, читабельные снимки или записи проводимых процедур. После тщательного изучения медицинской документации пациенту выскажут независимое мнение относительно диагноза, проводимого лечения, рекомендации на будущее.
Источники: http://genitalhealth.ru/37/Gormonalnaya-terapiya-raka-predstatelnoy-zhelezy/, http://prostatitno.ru/rak-prostaty/gormonoterapiya-pri-rake-prostaty/, http://prointim.info/onkologiya/gormonoterapiya-pri-rake-prostatyi.html












































