Лимфаденэктомия при раке предстательной железы
 Возможно, некоторые спросят: рак предстательной железы, и вдруг – удаление лимфатических узлов… Как же связаны эти явления? Ответ кроется в патофизиологии распространения опухоли. Дело в том, что лимфатические узлы являются коллекторами всего чужеродного в организме, будь то бактерии, вирусы или раковые клетки. Макрофаги, циркулирующие в крови, «полиция» нашего организма, захватывают вредоносный агент и транспортируют к лимфатическим узлам, по пути осуществляя его генетическую идентификацию и обезвреживание. С другой стороны, опухоли выработали в процессе эволюции свое «контроружие» — генетический уход из-под контроля иммунной системы. Это значит, что поверхность опухоли для иммунной системы «не видима», что позволяет незаметно распространить свои ростки по всему организму. Кстати, современные методы лечения онкологических заболеваний, так называемые «вакцины против рака» направлены как раз на активацию собственной защиты и повышение «распознаваемости» опухоли. Для этого к опухолевым клеткам прикрепляют специальные «метки» — сигналы для макрофагов.
Возможно, некоторые спросят: рак предстательной железы, и вдруг – удаление лимфатических узлов… Как же связаны эти явления? Ответ кроется в патофизиологии распространения опухоли. Дело в том, что лимфатические узлы являются коллекторами всего чужеродного в организме, будь то бактерии, вирусы или раковые клетки. Макрофаги, циркулирующие в крови, «полиция» нашего организма, захватывают вредоносный агент и транспортируют к лимфатическим узлам, по пути осуществляя его генетическую идентификацию и обезвреживание. С другой стороны, опухоли выработали в процессе эволюции свое «контроружие» — генетический уход из-под контроля иммунной системы. Это значит, что поверхность опухоли для иммунной системы «не видима», что позволяет незаметно распространить свои ростки по всему организму. Кстати, современные методы лечения онкологических заболеваний, так называемые «вакцины против рака» направлены как раз на активацию собственной защиты и повышение «распознаваемости» опухоли. Для этого к опухолевым клеткам прикрепляют специальные «метки» — сигналы для макрофагов.
Когда в организме возникает опухоль, ее клетки пытаются «проникнуть» дальше, но задерживаются первыми «охранниками» — регионарными лимфатическими узлами. Этим объясняется то, что до появления метастазов в других органах поражаются ближайшие лимфатические узлы.
Интенсивные исследования вовлечения лимфатических узлов в патологический процесс при раке предстательной железы начались в 1948-1952 гг. Уже тогда было показано, что, в основном, такие лимфатические узлы находятся в области запирательной ямки и по ходу внутренней подвздошной артерии.
Оперативное лечение рака предстательной железы выполняется, в первую очередь, пациентам без метастазов в лимфатические узлы. Многие врачи до настоящего времени рассматривали появление увеличенных лимфатических узлов как крайне неблагоприятный фактор, заставляющий отказаться от радикальной операции и заставляющий довольствоваться консервативными методами лечения. Но последние исследования показали, что даже при наличии пораженных лимфатических узлов, но своевременном их распознавании и удалении, шансы на выздоровление достаточно велики. Удаление предстательной железы вместе с лимфатическими узлами и гормональная терапия приводят к повышению 10-летней выживаемости до 80%. Польза от удаления лимфатических узлов двоякая: во-первых, их исследование помогает произвести точную оценку состояния и распланировать последующее лечение, а во-вторых, это лечебная процедура. С другой стороны, лимфаденэктомия сама по себе несет риск возможных осложнений, поэтому она проводится только при целесообразности. Критериями целесообразности выступают клиническая стадия, уровень ПСА, значение по Глисону, которые позволяют оценить степень риска метастазирования в лимфоузлы. Мнения экспертов о конкретных пороговых значениях расходятся. Так, Европейская ассоциация урологов, к группе низкого риска относит пациентов с уровнем ПСА < 20 нг/мл, клинической стадией Т2а или меньше, суммой баллов по Глисону < 7. Немецкое общество урологов склоняется к мнению, что от лимфаденэктомии можно отказаться лишь при таких показателях как ПСА <10 нг/мл, оценка по шкале Глисона ≤6, стадия опухоли до cT1с, всем остальным пациентам показано удаление лимфоузлов.
ИГРА В ПРЯТКИ
В описательной классификации опухолей, TNM, буква „N“ как раз и характеризует метастазы в лимфатических узлах, N0 – это отсутствие таких метастазов, а N1 – их наличие. Для диагностики поражения лимфатических узлов применяют несколько методов. Во-первых, непрямой метод: низкодифференцированная опухоль в биоптатах предстательной железы указывает на высокую вероятность ее распространения. Во-вторых, применяются КТ или МРТ, хотя выявление увеличенного лимфатического узла еще не указывает на опухолевую природу этого процесса. Разработаны пороговые значения размеров, характерные для пораженных метастазами лимфатических узлов: 0,8 см для узлов округлой формы и 1,0 см в наименьшем измерении для узлов овальной формы. Тем не менее, КТ и МРТ имеют ограниченное значение в данном случае: микроскопические изменения с помощью этих методов определить невозможно.
В последнее время используется МРТ с высоким разрешением и лимфотропными частицами железа. Здоровые лимфатические узлы захватывают такие частицы, принесенные из крови макрофагами, окрашиваясь в черный цвет. Пораженные лимфатические узлы захватить частицы не могут, поэтому в черный цвет не окрашиваются, а интенсивность свечения от них больше.
Еще одним методом диагностики является непосредственная биопсия узлов, хотя нередки и ложноотрицательные результаты.
«ЗОЛОТОЙ СТАНДАРТ»
Достоверно установить факт поражения лимфатических узлов и определить распространенность можно лишь путем оперативного удаления и гистологического исследования материала. Операция выполняется в трех вариантах: ограниченном, стандартном и расширенном. При ограниченной лимфаденэктомии удаляется 8-10 лимфатических узлов из запирательной ямки, при стандартной – также лимфоузлы по ходу наружной подвздошной артерии и запирательного нерва, а при расширенной – лимфоузлы внутренних подвздошных артерии и вены, а также предкрестцовой области и, при необходимости, по ходу общей подвздошной артерии. При расширенной лимфаденэктомии удаляется до 50 узлов, минимум 20. С одной стороны, расширенная лимфаденэктомия представляет больше шансов для выявления метастазов и правильного подбора лечения. Так, примерно у 26% пациентов при расширенной лимфаденэктомии обнаруживаются метастазы. С другой стороны, этот метод имеет свои недостатки: увеличивается время операции, возникает большее количество хирургических осложнений. Кроме того, такие операции может выполнять лишь хирург с достаточным опытом. К сожалению, даже расширенное удаление лимфатических узлов не всегда может гарантировать искоренение опухоли: иногда остаются узлы, находящиеся вне операционного поля. Одним из частых осложнений является лимфоцеле – объемное скопление лимфатической жидкости в области удаленных или поврежденных лимфатических сосудов. Современные хирургические техники позволяют избежать этого осложнения таким образом, что оно возникает менее, чем у 2% пациентов. Кроме того, к возможным осложнениям относится повреждение соседних органов и крупных сосудов. Оценка пользы и риска от лимфаденэктомии в каждом случае выполняется индивидуально.
ВЛИЯНИЕ НА ПРОГНОЗ
В настоящее время показано, что 10-летняя выживаемость после лимфаденэктомии увеличивается, составляя 60-94% даже при дальнейшем подъеме ПСА. Для пациентов, имеющих лишь несколько метастазов рака простаты, лимфаденэктомия представляет собой хороший шанс на полное излечение. Для пациентов с поражением одного сторожевого лимфатического узла (лимфатический узел, к которому происходит отток лимфы из пораженного региона предстательной железы) 5-летняя выживаемость составляет более 90%.
Удаление простаты и регионарных лимфоузлов
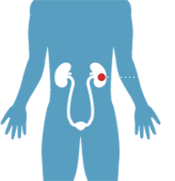
- мочевой пузырь
- половые органы
- почки
Данное заболевание относится к специализациям: Урология
1. Общие сведения
На сегодняшний день широкая распространенность злокачественных опухолей остается одной из острейших глобальных проблем медицины. Достигнуты значительные успехи, разработаны методы полного исцеления некоторых видов рака и эффективного лечения прочих; проходят теоретическую и клиническую апробацию принципиально новые подходы. Как следствие, в развитых странах удается неуклонно повышать основной показатель эффективности онкологической помощи – пятилетнюю выживаемость пролеченных пациентов. И все же от кардинального или хотя бы удовлетворительного решения проблема еще очень далека. Во многом это объясняется тем, что результат лечения находится в прямой зависимости от своевременности обращения за помощью и ее оказания: на поздних стадиях агрессивные формы рака остаются практически некурабельными, допуская лишь паллиативную поддержку пациентов. В этом плане необходимо отметить, что ВОЗ и национальные онкологические ассоциации в цивилизованных государствах затрачивают массу ресурсов и усилий по организации масштабных программ раннедиагностического скрининга, – такие программы действительно могли бы в корне изменить ситуацию, заработай они в полную силу, – однако их эффективность снижается определенной инертностью и фаталистически-недоверчивой позицией населения.
Рак простаты входит в тройку лидирующих причин смертности в общем объеме онкозаболеваний среди мужчин (напомним, к женщинам данная статистика и, вообще, тема не относится по причине анатомического отсутствия у них предстательной железы). Онкопроцессы с первичной локализацией в простате выявляются обычно в возрастном интервале 40-60 лет. По своим гистологическим характеристикам такие опухоли делятся на несколько типов, а по клиническим свойствам не отличаются от прочих разновидностей рака: отсутствие морфологического сходства с «материнской» тканью, сравнительно быстрый рост, выраженная тенденция к неоваскуляризации (образованию собственной кровеносной сети, которая на поздних этапах включается в основной контур кровообращения и буквально высасывает из организма все жизненные ресурсы), способность к метастазированию (разносу опухолевых атипичных клеток гематогенным и лимфогенным путями с образованием новых, вторичных очагов в легких, печени, костях и т.д.).








2. Показания к операции
Как указано выше, эффективность всех трех основных методов современной онкологии (хирургический, лучевой, химиотерапевтический) обратно пропорциональна длительности предшествующего развития процесса. Интенсивный, даже агрессивный терапевтический ответ, особенно комбинированный (что является стандартом), во многих случай приносит успех, по крайней мере частичный, даже на поздних стадиях: удается существенно продлить жизнь пациентов с сохранением приемлемого ее качества. И все же основные достижения в области лечения рака предстательной железы наблюдаются в тех выборках, где онкопроцесс выявлен на I-II, максимум на III стадиях (в каждой из стадий выделяются несколько промежуточных этапов). Именно на ранних стадиях высокоэффективной является, скажем, брахитерапия рака простаты – метод лучевой деструкции опухоли изнутри, путем имплантации радиоактивных гранул, капсул или игл в пораженную ткань.
Принцип раннего вмешательства действует и в отношении хирургического лечения. Основное показание к простатэктомии, или полному удалению предстательной железы – это своевременно выявленная, не успевшая метастазировать злокачественная опухоль у сравнительно молодого мужчины (35-50 лет) без тяжелых сопутствующих заболеваний, которые могут составить абсолютное противопоказание к вмешательству.
В старших возрастных категориях, на поздних стадиях и при наличии противопоказаний прибегают к альтернативным методам – прежде всего, к гормональной, полихимио- и лучевой терапии в различных комбинациях.
Регионарные лимфоузлы и необходимость их удаления.
В онкологическом контексте регионарными называют лимфатические узлы, находящиеся в непосредственной близости к очагу злокачественного роста. Будучи коллекторами-накопителями иммунной системы, лимфоузлы зачастую оказываются первой и главной «мишенью» метастазирования, поскольку именно в них имеются наиболее благоприятные условия для скопления разносимых из опухоли атипичных клеток и зачаточных клеточных комплексов, – их можно образно назвать детонаторами онкопроцесса. Даже при самом успешном лечении остается слишком высокий риск рецидива онкопроцесса с его «запуском» из уже пораженных, но еще недиагностируемых лимфоузлов. Этим определяется обязательность тазовой лимфаденэктомии – полного удаления тазовых лимфатических узлов при оперируемом раке простаты.
3. Техника операции
Простатэктомия, в зависимости от индивидуальных особенностей конкретного случая, может быть произведена полномасштабным полостным, уретральным эндоскопическим или лапароскопическим доступом. В любом случае, каждая такая операция тщательно готовится и планируется на основании комплекса диагностических данных.
4. Эффективность, профилактика
При своевременном вмешательстве (I-II стадии) пятилетняя выживаемость пациентов в онкоцентрах высокого уровня достигает 90% и выше; во многих случаях онкопроцесс пресекается навсегда и не рецидивирует. Однако и на более поздних стадиях радикальная простатэктомия обеспечивает пятилетнюю выживаемость около половины прооперированных пациентов, и десятилетнюю – у 30-40% (здесь следует отметить, что многие из них за этот период умирают от неонкологических причин). Таким образом, рассматриваемая операция, особенно в сочетании с лимфаденэктомией, является одним из наиболее эффективных способов лечения рака вообще.
С учетом всего вышесказанного, следует понимать, что необходимыми условиями успеха является ранняя диагностика (профилактические обследования с применением анализа на онкомаркер ПСА, ректального УЗИ, пальцевого ректального исследования и других достаточно надежных методов, которые позволяют выявить рак простаты еще на доклиническом, совершенно бессимптомном этапе), тщательное и быстрое предоперационное обследование, квалифицированное вмешательство и грамотная постоперационная антирецидивная терапия.
Рак простаты
 Злокачественная опухоль предстательной железы является одним из частых видов новообразований у мужчин старшего возраста (частота обнаружения в 50 лет составляет 15% и к 65 годам возрастает до 80%). Зачастую онкопатология в одном из основных органов мужской половой системы развивается на фоне хронического воспаления и гормональных нарушений: своевременная диагностика рака простаты является лучшим фактором успешной терапии и профилактикой опасных осложнений.
Злокачественная опухоль предстательной железы является одним из частых видов новообразований у мужчин старшего возраста (частота обнаружения в 50 лет составляет 15% и к 65 годам возрастает до 80%). Зачастую онкопатология в одном из основных органов мужской половой системы развивается на фоне хронического воспаления и гормональных нарушений: своевременная диагностика рака простаты является лучшим фактором успешной терапии и профилактикой опасных осложнений.
Опухоль предстательной железы
Простата – железистый орган, выполняющий в организме мужчины важные функции по обеспечению нормальной работы половой системы. К основным особенностям анатомии и физиологии предстательной железы, влияющим на проявления болезни и выбор тактики лечения, относятся:
- расположение (под мочевым пузырем в области мочеиспускательного канала);
- гормонозависимость (воздействие половых гормонов влияет на работу органа);
- риск инфицирования (при попадании половых инфекций часто возникает хронический простатит).

При развитии злокачественной опухоли в предстательной железе характерны следующие особенности:
- медленное течение;
- малосимптомность при отсутствии прорастания капсулы органа;
- выраженный болевой синдром в поздних стадиях болезни;
- частое метастазирование в лимфатические узлы и кости.
Несмотря на то, что большинство раков простаты не развиваются в опасные для жизни формы, всем мужчинам после 45 лет необходимо регулярно проводить обследование, чтобы вовремя выявить ранние признаки и симптомы рака предстательной железы.
Причины онкопатологии
При обнаружении новообразования предстательной железы желательно выявить основные причинные факторы, к которым относятся:
- генетическая предрасположенность (семейные формы болезни);
- эндокринные нарушения (изменения уровня андрогенов);
- возраст после 40 лет
- Раса (негроидная раса подвержена наиболее агрессивным видам опухоли)
Большое значение для повышения риска ракового перерождения в железе имеют предрасполагающие факторы:
- вредные привычки (курение, злоупотребление спиртными напитками);
- влияние канцерогенных веществ (соли тяжелых металлов);
- работа, связанная с сидячим образом жизни;
- нарушение питания (преобладание жирной и высококалорийной пищи);
- метаболические нарушения (ожирение, диабет);
- снижение иммунной защиты.
У каждого мужчины вероятность появления опухоли индивидуальна: важно регулярно посещать врача и соблюдать рекомендации по снижению риска рака простаты.
Классификация заболевания
В зависимости от гистологической структуры опухоли выделяют следующие разновидности болезни:
- дифференцированные варианты (аденокарцинома, светлоклеточный, плоскоклеточный рак);
- малодифференцированные виды (анапластическая аденокарцинома, солидный, скиррозный рак);
- недифференцированный рак.
Чаще всего при обследовании выявляется аденокарцинома, что существенно улучшает прогноз рака простаты при своевременной диагностике. Обязательным является определение диагноза по системе TNM, по которой новообразование в зависимости от степени распространения и наличия метастазов разделяется на 4 стадии.
Симптомы опухоли предстательной железы
Важная особенность течения болезни — длительный бессимптомный период. Все проявления заболевания можно разделить на 2 группы:
- Симптомы опухоли:
- болевые ощущения в области промежности разной выраженности и интенсивности, отдающие в поясницу, крестец, прямую кишку;
- нарушения оттока мочи и проблемы с мочеиспусканием (никтурия, поллакиурия, странгурия);
- обнаружение крови в моче.
- Проявления метастазирования:
- боли в костях таза и позвоночника;
- кровь в стуле;
- отеки ног;
- дыхательные нарушения.
Одним из первых признаков патологии простаты является острая задержка мочи: при увеличении предстательной железы за счет опухолевидного разрастания сдавливается мочеиспускательный канал, что становится причиной для нарушения оттока из мочевого пузыря.
Диагностические исследования
Кроме стандартного пальцевого обследования при первичном осмотре врачом-хирургом, необходимо выполнить следующие исследования:
- трансректальная ультрасонография;
- анализ крови на специфический антиген (ПСА);
- рентгеновские процедуры (урография, снимки тазовых костей и позвоночника, КТ органов малого таза);
- пункционная биопсия опухоли.
Точное определение вида и стадии опухолевого процесса поможет врачу выбрать оптимальные методы лечения рака предстательной железы.
Тактика лечения
В зависимости от стадии и диагноза, результатов биопсии тактика лечения может заключаться в наблюдении, радиационной терапии или хирургическом вмешательстве. Лечение рака простаты операцией включает:
- радикальный метод (полное удаление простаты при раке);
- корригирующие вмешательства (операции по изменению гормонального баланса в организме мужчины, антиандрогенные препараты);
- химиотерапия при метастатическом процессе.
Оптимальная операция по удалению простаты при раке – радикальная простатэктомия, выполняемая при 1-2 стадии опухолевого процесса. В послеоперационном периоде проводятся курсы антиандрогенной терапии.
При обнаружении онкологического заболевания на поздних стадиях используются следующие виды терапии:
- антитестостероновая гормонотерапия;
- паллиативная трансуретральная резекция опухоли;
- химиотерапия.
Подход к выбору лечебных факторов индивидуален: кроме стадии злокачественного новообразования, большое значение имеет наличие метастазов и выраженность симптоматики заболевания.
Прогноз для жизни
При 1-2 стадии онкологического процесса в предстательной железе прогноз для выздоровления благоприятен: после радикальной операции 5-летняя выживаемость достигает 95%. При раке простаты с метастазами прогноз резко снижается, а качество жизни во многом зависит от нарушений выделительной функции и метастатического поражения костей с возникновением сильного болевого синдрома.
Исход лечения рака предстательной железы зависит от ранней диагностики онкологической патологии: вовремя выполненная радикальная простатэктомия является лучшим вариантом терапии при обнаружении злокачественного новообразования простаты.
Источники: http://www.medplus24.ru/magazine/germany_treatment/675.html, http://medintercom.ru/articles/udalenie-prostaty-i-regionarnyh-limfouzlov, http://cancer-care.ru/rak-prostaty/












































