Уролог, андролог Выхино-Жулебино, Люберцы
Предстательная железа (ПЖ) расположена в тазу (малом тазу), под мочевым пузырем, циркулярно охватывает его шейку и мочеиспускательный канал. Она имеет вид несколько уплощенного конуса (форму каштана). Этот половой орган имеется только у мужчин!
Различают: основание, прилежащее к мочевому пузырю, и верхушку, примыкающую к тазовой диафрагме, заднюю, переднюю и нижнебоковые поверхности.
Через железу проходит предстательная часть мочеиспускательного канала. Ее длина составляет в среднем 3 см. При этом мочеиспускательный канал имеет либо дугообразный ход с вогнутостью кзади, либо относительно прямолинейный ход с изгибом под углом 30-35° на семенном бугорке, что составляет середину расстояния от основания до верхушки. Стенка уретры имеет слизистый, подслизистый и мышечный слои. Серозной оболочки у нее нет. Вокруг начального отдела уретры, тотчас за внутренним отверстием мочеиспускательного канала, расположено гладкомышечное кольцо. В толще его спирально проходят мышечные пучки, продолжающиеся из мускулатуры мочевого пузыря. Эти мышечные пучки объединяются и, переплетаясь с элементами соединительной ткани, создают мощное круговое образование — внутренний сфинктер мочеиспускательного канала.
ПЖ соприкасается своим основанием с лежащими в этой области ампулами семенных пузырьков. Передняя поверхность железы соединена парной связкой с симфизом. Задняя поверхность прилегает к самому нижнему отделу прямой кишки. Их разделяет тонкая прослойка рыхлой жировой клетчатки и пузырно-прямокишечная перегородка, или фасция Денонвилье, которая состоит из пучков плотной фиброзной ткани, распространяющихся вниз и переходящих в образования промежности. Нижнебоковые поверхности ПЖ граничат с мышцами, поднимающими задний проход. Верхушка ПЖ прилежит к мочеполовой диафрагме. Пучки поперечнополосатых мышц вместе с глубокой поперечной мышцей промежности образуют наружный произвольный сфинктер мочеиспускательного канала.
На задней поверхности мочеиспускательного канала имеется продольное возвышение — семенной бугорок. На верхушке его открывается отверстием простатическая маточка, представляющая собой мешочек (величиной 3-5 мм).
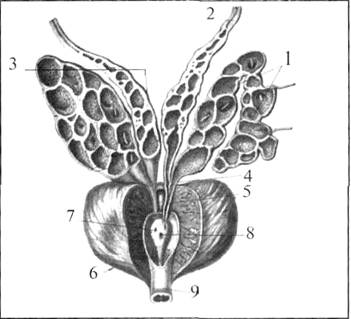
Рисунок №1.
1 — семенной пузырек,
2 — семявыносящий проток,
3 — ампула семявыносящего протока,
4 — выделительный проток семенного пузырька
5 — семявыбрасывающий проток,
6 — предстательная железа,
7 — семенной холмик,
8 — предстательная маточка
9 — перепончатая часть мочеиспускательного канала
Семявыбрасывающие протоки входят в железу на задней поверхности, направляются в толще ее вниз, медиально и кпереди и открываются на задней стенке мочеиспускательного канала на семенном бугорке. Их длина составляет 15 мм, диаметр 2 мм.
На задней поверхности железы, по средней линии, имеется углубление, которое в виде бороздки делит железу на 2 доли: правую и левую. Между ними иногда отмечается наличие третьей или средней доли. Иногда эта третья доля имеет вид бугорка, расположенного на основании железы.
Существуют и другие классификации долевого строения ПЖ, в частности на 5 долей — переднюю, заднюю, среднюю и две боковые доли (Lows1еу O.S., 1915); на 6 долей — две задние, две внутренние и две боковые доли (Tissel L.Е., 1975).
В настоящее время наиболее распространенной является зональная анатомия ПЖ, разработанная урологом и морфологом J.Е. Мс Nеаl (1981). Он выделил четыре железистые зоны. Центральная — имеет форму конуса с основанием, являющимся основанием ПЖ, и верхушкой, обращенной к семенному бугорку. Сбоку она отграничена семявыбрасывающими протоками. Она составляет 20% объема железы. Периферическая — занимает большую часть железистых отделов ПЖ, окружает уретру дистальнее семенного холмика, составляет около 75% объема железы. Две переходные зоны — представляют собой два округлых сегмента, расположенные сбоку от проксимальной уретры, составляют 5% железистого объема ПЖ. Помимо этого, имеется четыре фиброзно-мышечных слоя. Передняя фибромускулярная строма — покрывает переднюю часть ПЖ. Циркулярный мышечный слой, окружающий уретру, делится на: препростатический сфинктер, продольные гладкомышечные волокна уретры и постпростатический сфинктер.
Деление железы на эти доли обусловлено различием гистологического строения железистых элементов в них и имеет клиническое значение.
Так центральная зона, прилежащая к семенным пузырькам, относительно мало склонна к патологическим изменениям. Периферическая зона наиболее часто подвержена злокачественному опухолевому поражению и воспалительным изменениям. Переходные зоны наиболее часто являются причиной доброкачественной гиперплазии.
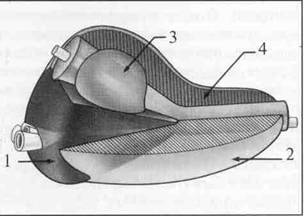
Рисунок №2. Зональная анатомия ПЖ (по J.Е. Мс Nеаl, 1981). 1 — Центральная зона, 2 — Периферическая зона, 3 — Переходная зона, 4 — Передняя фибромускулярная строма.
Микроанатомия предстательной железы
Простатические железы построены по разветвленному трубчато-альвеолярному типу и группируются в дольки. Всего имеется 30 — 50 желез. Они находятся главным образом в задних и боковых отделах ПЖ, что в основном соответствует периферической зоне (по классификации J.E. МсNеаl). Железистые ходы, сливаясь попарно, переходят в выводные простатические проточки, которые точечными отверстиями открываются в мужской мочеиспускательный канал в области семенного холмика. В передней части железы (передней фибромышечной строме) железистых долек мало. Наряду с простатическими железами, составляющими большую часть ПЖ, в ее состав еще входят так называемые периуретральные железы, располагающиеся вокруг мочеиспускательного канала. Помимо железистых элементов, ПЖ содержит большое количество проходящих в разных направлениях пучков гладкомышечных волокон и различной толщины прослоек соединительной ткани, состоящей из коллагеновых и эластических волокон. Эти прослойки переходят непосредственно в капсулу железы, которая образована коллагеновой и эластической тканью и циркулярными мышцами.
Анатомия семенных пузырьков
Семенные пузырьки — парные органы, располагающиеся в полости малого таза латерально от ампулы семявыносящего протока, выше ПЖ, сзади и сбоку от дна мочевого пузыря. Угол между ними — 90 градусов. Они представляют собой многократно извитые трубочки общей длиной 10 — 12 см и толщиной 0,6 -0,7 см. Средними размерами семенного пузырька считают следующие: длина — 5 см, ширина — 2 см, толщина — 1 см. Они окружены адвентициальной и мышечной оболочкой. Имеют слизистую оболочку. В них различают верхний расширенный конец — основание, тело и нижний суживающийся конец, который переходит в выделительный проток. Выделительный проток семенного пузырька соединяется с конечным отделом семявыносящего протока и образует семявыбрасывающий проток, прободающий ПЖ.
Кровоснабжение
Артерии ПЖ разделяют на капсулярные, радиальные и уретральные. Капсулярные возникают преимущественно из нижней пузырной артерии, образуют густую артериальную сеть на поверхности железы, от которой вглубь, в основном вдоль семявыбрасывающих протоков, отходят ветви, дающие радиальные артериальные ветви, являющиеся основными в кровоснабжении ПЖ. Сосуды уретральной группы направлены сверху вниз и в виде многочисленных ветвей идут параллельно уретре. Две-три вены сопровождают каждую междольковую артерию, сливаются в субкапсулярное венозное сплетение и далее — в пузырно-простатические венозные сплетения, расположенные по бокам от ПЖ.
Зоны и зональная теория строения предстательной железы
 Предстательная железа – одиночный железисто-мышечный орган мужской репродуктивной системы, расположенные прямо под мочевым пузырем возле передней стенки прямой кишки. Основная задача предстательной железы – выработка секрета, который, изливаясь в простатический отдел уретрального канала, смешивается с секретом семенных пузырьков и сперматозоидами. Сперма при этом приобретает необходимый объем, вязкость и уровень PH.
Предстательная железа – одиночный железисто-мышечный орган мужской репродуктивной системы, расположенные прямо под мочевым пузырем возле передней стенки прямой кишки. Основная задача предстательной железы – выработка секрета, который, изливаясь в простатический отдел уретрального канала, смешивается с секретом семенных пузырьков и сперматозоидами. Сперма при этом приобретает необходимый объем, вязкость и уровень PH.
Таким образом, простата выполняет сразу целую связку функций:
По принципу работы простата является гормонально зависимым органом, который находится под прямым управлением внутренней нейрогормональной системы «гипоталамус-гипофиз-семенники». В частности, выявлена прямая зависимость работы органа от уровня плазменного тестостерона, а также его активной формы – дегдротестостерона.

Схема действия нейрогормональной системы на половую систему
 В гипоталамусе организм вырабатывает гонадотропин (ГТ) – гормон, лишенный половой спецификации. ГТ заставляет гипофиз головного мозга вырабатывать ЛГ (лютеинизирующий гормон) и ФСГ (фолликулостимулирующий гормон). ЛГ непосредственно действует на половые органы, активизируя выработку тестостерона клетками семенников. Подавляющая часть выработанного мужского гормона находятся в организме в связанном состоянии с белками, и только 2% имеют несвязанную форму.
В гипоталамусе организм вырабатывает гонадотропин (ГТ) – гормон, лишенный половой спецификации. ГТ заставляет гипофиз головного мозга вырабатывать ЛГ (лютеинизирующий гормон) и ФСГ (фолликулостимулирующий гормон). ЛГ непосредственно действует на половые органы, активизируя выработку тестостерона клетками семенников. Подавляющая часть выработанного мужского гормона находятся в организме в связанном состоянии с белками, и только 2% имеют несвязанную форму.
Простата представляет собой главный орган-мишень для воздействия свободного тестостерона. Проникая в ее клетки с током крови, гормон с помощью 5-альфа-редуктазы перестраивается в активный дегидротестостерон, который, в свою очередь, запускает синтетическую активность самого органа. Чем выше уровень дегидротестостерона, тем выше уровень синтетической активности предстательной железы, что и приводит к постепенному разрастанию ее железистой части.
Строение органа
 У взрослого мужчины после окончания периода полового созревания простата в среднем весит 20 г. и имеет округлую форму (3 на 4 см) со сложным переплетением внутренних систем. Она охватывает начальный участок уретрального канала и семявыбрасывающие протоки, которые вовлекаются в структурно-функциональную сеть железы.
У взрослого мужчины после окончания периода полового созревания простата в среднем весит 20 г. и имеет округлую форму (3 на 4 см) со сложным переплетением внутренних систем. Она охватывает начальный участок уретрального канала и семявыбрасывающие протоки, которые вовлекаются в структурно-функциональную сеть железы.
Стенка уретры, проходящей через простату, имеет 3 слоя: слизистый, подслизистый и мышечный. Серозная оболочка на этом участке отсутствует, заменяясь соединительнотканной капсулой самой простаты. В районе проксимального отдела мочеиспускательного канала, сразу за внутренним отверстием уретры, располагается сфинктер.
Анатомически у простаты выделяют верхушку, а также правую и левую доли, разделенные между собой бороздкой и соединенные перешейком. Внешне вся эта структура «одета» серозной оболочкой.
Зональное деление тканей простаты
 На данный момент широкое распространение получила так называемая зональная система строения предстательной железы, разработанная Дж. Е. МакНилом (J.Е. Мс Nеаl) в 1981 г., согласно которой орган имеет 4 железистых зоны (центральная, периферическая и 2 переходные) и 4 фиброзно-мышечных слоя (передняя фибромускулярная строма и 3 составляющие циркулярного мышечного слоя, окружающего проток уретры). В качестве основного ориентира при таком делении выступает мочеиспускательный канал.
На данный момент широкое распространение получила так называемая зональная система строения предстательной железы, разработанная Дж. Е. МакНилом (J.Е. Мс Nеаl) в 1981 г., согласно которой орган имеет 4 железистых зоны (центральная, периферическая и 2 переходные) и 4 фиброзно-мышечных слоя (передняя фибромускулярная строма и 3 составляющие циркулярного мышечного слоя, окружающего проток уретры). В качестве основного ориентира при таком делении выступает мочеиспускательный канал.
Передняя фибромускулярная строма и циркуляторный слой образованы мышечными и соединительнотканными элементами. Они лишены железистых клеток и занимают около 30% от всего объема органа. Заднелатеральная часть, расположенная позади уретры, содержит преимущественно железистую ткань.
Большая разница в процентном проявлении раковых патологий связана с эмбриональными и морфологическими различиями между этими участками. По этой причине различные зоны простаты по-разному реагируют на гормональное воздействие. В то время как патологически активная периферическая часть оказалась очень восприимчива к воздействию андрогенов, относительно стабильная центральная область в большей степени реагировала на эстрогены. Подобное деление основано как на особенностях гистологии различных участков железы, так и на их клиническом значении. Однако в плане микроанатомии эти зоны в свою очередь состоят из ряда структурных элементов.
Структурные компоненты простаты
 Простатические железы — структурные единицы предстательной железы трубчато-альвеолярного типа. 30-50 штук таких образований, группируясь в дольки, располагаются в задних боковых участках простаты (периферическая зона). Отвод выделяемого секрета происходит через специальные ходы, которые сливаются с образованием простатических протоков, выходящих непосредственно в уретральный канал в области семенного бугорка. Периуретральные железы располагаются вокруг просвета мочеиспускательного канала. Помимо железистых элементов в структуре присутствуют прослойки соединительной ткани и мускульные пучки из гладкомышечных волокон. На поверхности эти две нежелезистые составляющие формируют капсулу железы.
Простатические железы — структурные единицы предстательной железы трубчато-альвеолярного типа. 30-50 штук таких образований, группируясь в дольки, располагаются в задних боковых участках простаты (периферическая зона). Отвод выделяемого секрета происходит через специальные ходы, которые сливаются с образованием простатических протоков, выходящих непосредственно в уретральный канал в области семенного бугорка. Периуретральные железы располагаются вокруг просвета мочеиспускательного канала. Помимо железистых элементов в структуре присутствуют прослойки соединительной ткани и мускульные пучки из гладкомышечных волокон. На поверхности эти две нежелезистые составляющие формируют капсулу железы.
Гистология
Железистая ткань простаты неоднородна по своей структуре и может включать 3 типа клеток эпителия:
Строма органа представлена двумя типами структурных элементов:
- заполняющим матриксом из эластиновых и коллагеновых волокон, молекул гликозаминогликанов;
- клеточных элементов в виде клеток фибробластов, гладкой мускулатуры, выстилающего эндотелия.
Располагающиеся между железистыми дольками соединительнотканные прослойки переходят на внешнюю часть органа, образуя его фиброзную капсулу.
Кровоснабжение
 Артериальная сеть предстательной железы разделяется на капсулярную, радиальную, уретральную.
Артериальная сеть предстательной железы разделяется на капсулярную, радиальную, уретральную.
Капсулярные артерии образуют густую сосудистую сетку на поверхности железы. От нее внутрь отходят сосуды радиальной сети, которые проходят параллельно семявыбрасывающим протокам. Сверху вниз, вдоль мочеиспускательного канала проходят сосуды уретральной сети.
Каждую артерию в междольковом пространстве сопровождает 2-3 вены, которые сливаются в выносящем потоке сначала в венозное субкапсулярное сплетение, а затем в пузырно-простатическое.
Иннервация
В иннервации путей мочеполовой системы участвуют как автономная, так и соматическая нервная системы. В частности, работу мышц простаты регулирует симпатическая автономная нервная система, которая, помимо всего прочего, отвечает за регуляцию работы тела мочевого пузыря, его шейки, а также мышц и сфинктеров уретрального канала.
Развитие патологического процесса
 В развитии гиперплазии простаты могут принимать участие самые различные клеточные элементы. В зависимости от того, какая ткань преобладает в процессе аномального роста, выделяют гиперплазию железистую, стромальную и смешанную. Однако, как считают исследователи, начало процесса активируется именно в области переходной железистой зоны простаты, точнее в ее строме. После диагностирования проблемы, полезно проводить динамические наблюдения за развитием процесса.
В развитии гиперплазии простаты могут принимать участие самые различные клеточные элементы. В зависимости от того, какая ткань преобладает в процессе аномального роста, выделяют гиперплазию железистую, стромальную и смешанную. Однако, как считают исследователи, начало процесса активируется именно в области переходной железистой зоны простаты, точнее в ее строме. После диагностирования проблемы, полезно проводить динамические наблюдения за развитием процесса.
При доброкачественной гиперплазии переходных (транзиторных) областей железа увеличивается вовнутрь. На снимках это можно увидеть в форме так называемых «латеральных зон затмения». При этом разросшиеся латеральные зоны сдавливают периферическую и центральную области, приводя со временем к развитию атрофии.
Если начинают увеличиваться в размерах парауретральные зоны, в качестве ограничителя выступает мощный фибромускулярный слой. Единственным направлением для роста железы остается направление по ходу уретры с оттеснением стенки мочевого пузыря. Еще один яркий признак наличия патологического процесса – нарушение соотношения железистой и нежелезистой составляющей простаты, что хорошо проявляется на снимках детальной МРТ органа.
Причины патологического процесса
 Разрастание тканей простаты имеет мультифакторную природу.
Разрастание тканей простаты имеет мультифакторную природу.
Как правило, одной причины для запуска развития патологии недостаточно, поэтому врачи склонны выделять целый пакет провоцирующих условий:
- мужской пол;
- возраст;
- наследственная предрасположенность;
- гормональные перестройки внутри организма;
- хронический воспалительный процесс;
- инфекции;
- нездоровый образ жизни (сниженная физическая активность, плохое питание, вредные привычки).
Учитывая тот факт, что мужской пол в старшем возрасте автоматически определяет человека в группу риска, для раннего выявления патологического процесса, особенно злокачественного типа, рекомендуется проводить регулярные скрининги. К внедрению такой практики побуждает слабо выраженная симптоматика опухолевого процесса, особенно на ранних стадиях развития.
Ультразвуковая диагностика простаты
 Высокий уровень развития и повсеместная доступность ультразвуковой диагностики ставят УЗИ на одно з первых мест в списке диагностических процедур для выявления опухолевого процесса в предстательной железе. Качество картинки позволяет рассмотреть даже самые незначительные отклонения от нормальной структуры.
Высокий уровень развития и повсеместная доступность ультразвуковой диагностики ставят УЗИ на одно з первых мест в списке диагностических процедур для выявления опухолевого процесса в предстательной железе. Качество картинки позволяет рассмотреть даже самые незначительные отклонения от нормальной структуры.
При трансабдоминальном сканировании брюшины здоровый УЗ-снимок показывает:
- железистая часть простаты (центральная, периферическая и переходная зоны) с нормальной гомогенной эхоплотностью;
- нежелезистая часть простаты (передняя строма и участки циркулярного мышечного слоя) имеют негомогенную структуру;
- контуры органа ровные, фибромышечная капсула ярко выражена;
- размеры не превышают 2,4*4,5*4,1 см;
- простата располагается симметрично относительно уретрального канала.
О наличии отклонений свидетельствуют:
- диффузные уплотнения в виде участков эхогенной структуры без выраженных границ;
- участки со слабой эхогенной плотностью (границы могут быть выраженными или отсутствовать);
- очаги высокой плотности (эхогеннсть выше, чем в зоне фиброзной капсулы железы).
В случае выявления одного из указанных вариантов, назначается дополнительное обследование с использованием лабораторных анализов (анализ крови, мочи, биопсия), ректальной пальпации, урофлоуметрии, КТ и пр.
Нельзя забывать, что своевременное диагностирование гиперплазии позволяет замедлить дальнейшее разрастание железистой ткани и устранить необходимость хирургического вмешательства. На ранних стадиях развития онкологии своевременная реакция может сохранить или значительно подлить жизнь пациенту. Так, вовремя проведенная эктомия или резекция предстательной железы способны полностью устранить проблему без последствий для мужского здоровья.
Эпителиальные (железистые) зоны предстательной железы
1. Центральные зоны расположены вдоль мочеиспускательного канала. На продольных срезах они имеют вид конуса, суживающегося от основания предстательной железы к ее верхушке. На поперечных срезах каждая из этих зон выглядит как усеченный овал с углублением в медиальной части. В области этих углублений содержатся просветы семявыносящих протоков. Наибольшее количество клеток центральной зоны расположено у задней поверхности железы. В области устья семявыносящих протоков, открывающихся в просвет мочеиспускательного канала, центральные зоны оканчиваются.
2. Периферические зоны расположены латеральнее центральной. Занимают основную часть предстательной железы, распространяясь до верхушки органа. Отображаются в виде полулуний
в латеральных отделах железы. В большинстве случаев рак предстательной железы развивается вследствие метаплазии клеток, расположенных в периферических зонах.

Рис. 16.2. Схема зонального строения предстательной железы (поперечный срез).
1 — центральная зона; 2 — периферическая зона; 3 — промежуточная зона; 4 — простатическая часть уретры; 5 — семявыносящие протоки.
В
3. Промежуточная зона локализуется вблизи просвета уретры. Эпителиальные клетки промежуточных зон составляют лишь около 5% всей железистой ткани органа и являются наиболее вероятным источником развития аденом предстательной железы.
Часть предстательной железы между семявыносящими протоками и задней поверхностью уретры составляет среднюю долю.
Сосудистая анатомия предстательной железы полностью согласуется с ее зональным строением. Кровоснабжение осуществляют простатические артерии, являющиеся продолжением нижних пузырных артерий. От простатических артерий к внутренней части железы отходят уретральные артерии, а к наружной части — капсулярные артерии. Венозные сосуды предстательной железы сопровождают одноименные артерии, а покидая паренхиму, формируют сплетения в окружающей парапростатической клетчатке.
УЛЬТРАЗВУКОВАЯ АНАТОМИЯПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
УЗ И предстательной железы включает в себя два взаимодополняющих метода: трансабдоминальное и трансректальное ультразвуковое сканирование.
Эхографически неизмененная предстательная железа при продольном трансабдоминальном сканировании имеет вид конусовидного образования с четкими контурами, расположенного за мочевым пузырем. Капсула железы выявляется как гиперэхогенная структура тол щи ной 1—2 мм. Ткань предстательной железы имеет достаточно однородную мелкоточечную структуру. При эхографии, выполненной в строго сагиттальной плоскости, достаточно четко визуализируется шейка мочевого пузыря. У ряда пациентов в виде гипоэхогенных зон определяются передняя фибромускулярная зона и простатическая уретра. При отклонении датчика в стороны от срединной линии отображаются доли предстательной железы и семенные пузырьки. Семенные пузырьки определяются как парные гипоэхогенные образования, расположенные по заднебоко-вым поверхностям основания железы (рис. 16.3). На поперечных эхограммах предстательная железа представляет собой округлое либо овоидное образование (рис. 16.4). Кпереди от нее визуализируется мочевой пузырь, кзади — прямая кишка. В норме, по данным Н.С.Игнашина, верхненижний размер (длина) предстательной железы составляет 24—41 мм, переднезадний размер — 16—23 мм, поперечный размер — 27—43 мм. Более точным показателем является объем предстательной железы, который в норме не должен превышать 20 см 3 . С возрастом отмечается постепенное увеличение размеров предстательной железы.
Рис. 16.3. УЗИ предстательной железы
1 — мочевой пузырь; 2 — предстательная железа; 3 — семенной пузырек.


Рис. 16.4. УЗИ предстательной железы, поперечное сканирование.
1 — мочевой пузырь; 2 — предстательная железа.
Трансректальное УЗИ является высокоинформативным методом оценки структуры, размеров и формы железы. На срединно-сагиттальных срезах неизмененная предстательная железа имеет
форму удлиненного конуса, суживаясь от своего основания к верхушке, незначительно отклоняясь кпереди. Паренхима железы имеет мелкогранулярную структуру. На эхограммах можно различать центральные и периферические зоны. Периферическая зона характеризуется средней эхогенностью, имеет однородную структуру. Центральная зона менее эхогенна, расположена вдоль простатического отдела уретры. Имеет ячеистую структуру. Переходная зона при эхографии не визуализируется. У пациентов пожилого возраста может отсутствовать дифференциация центральной и периферических зон. В этих случаях необходимо ориентироваться на анатомические критерии локализации эпителиальных зон. Размеры и форма правой и левой долей в норме приблизительно одинаковы.
Простатический отдел уретры имеет вид гипоэхогенной линейной структуры, проходящей от основания к верхушке предстательной железы. Более четко, чем при трансабдоминальном УЗИ, определяется и гипоэхогенная фибромускулярная зона, локализующаяся в передних отделах предстательной железы.
Отчетливо визуализируется капсула железы в виде эхопозитивной структуры с четкими контурами толщиной около 1 мм, а также шейка мочевого пузыря, хорошо ограниченная от основания предстательной железы. Между задней поверхностью предстательной железы и передней стенкой прямой кишки выявляется гипоэхогенное пространство шириной 4—5 мм — перипро-статическая клетчатка. Семенные пузырьки имеют вид гипоэхогенных симметричных овальных структур с четкими контурами. Размеры семенных пузырьков отличаются большой вариабельностью. Их поперечный диаметр колеблется от 6 до 10 мм у пациентов до 40—50 лет и от 8 до 12 мм у пациентов старше 50 лет. Диаметр семенных пузырьков после эякуляции уменьшается практически вдвое.
Применение цветового (ЦДК) и энергетического допплеровского картирования (ЭДК) дает возможность получить представление о сосудистой анатомии предстательной железы.
Исследование в режиме ЦДК позволяет у всех пациентов в норме визуализировать и оценивать ход и направление простатических и уретральных артерий. Капсулярные артерии вследствие физических особенностей данного метода не получают своего отображения при ЦДК. В режиме ЭДК удается проследить ход всех интрапростатических сосудов.
При продольном сканировании в толще предстательной железы определяются артерии (иногда парные), сопровождающие уретру и семявыносящие протоки. Отчетливо отображаются многочисленные вены, которые обычно сопровождают крупные артериальные стволы. Непосредственно в паренхиме периферической и центральной зон определяются лишь отдельные сигналы от артериального кровотока. Визуализировать сосуды в передней фибромускуляр-ной зоне обычно не удается за счет их меньшего диаметра и большей удаленности от датчика.
При допплеровском картировании сосуды капсулярного артериального сплетения выявляются более четко по заднебоковым поверхностям железы. При сканировании в поперечной плоскости капсулярные артерии, симметрично проникая в периферическую часть предстательной железы и направляясь друг другу навстречу, радиально в ней распределяются, создавая прямолинейный веерообразный сосудистый рисунок.
Наиболее полное представление о сосудистом рисунке и васкуляризации предстательной железы можно получить с помощью трехмерной волюметрической реконструкции, которая позволяет объемно представить ход и взаиморасположение сосудов и паренхимы железы.
Для оценки артериального кровотока в режиме импульсного допплеровского сканирования вычисляется максимальная систолическая скорость, индексы резистентности (R^) и пульсатив-ности (Р,). Оценивается также плотность сосудистой сети. Простатическая артерия имеет высокий, узкий, острый систолический пик и низкоамплитудный, пологий диастолический. Значения пиковых скоростей кровотока в простатической артерии в среднем составляют 20,4 см/с (от 16,6 см/сдо 24,5 см/с), индекс резистентности — 0,92 (от 0,85 до 1,00). Допплерограммы уретральных и капсулярных артерий сравнимы между собой, имеют среднеамплитудный широкий, острый систолический пик и пологий диастол ический. Значения пиковых скоростей кровотока и индекса резистентности в уретральных и капсулярных артериях в среднем равны 8,19+1,2 см/с и 0,58±0,09 см/с соответственно. Допплерограммы вен предстательной железы представляют собой среднеамплитудную прямую. Средняя скорость в венах предстательной железы варьирует от 4 см/с до 27 см/с, составляя в среднем 7,9 см/с.
Дата добавления: 2014-12-14 ; просмотров: 1783 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Источники: http://chelnyclinic.ru/poleznaya-info/196-predstatelnaya-zheleza.html, http://kaklechitprostatit.ru/vopros-otvet/zony-prostaty.html, http://helpiks.org/1-80195.html













































