Повторная биопсия простаты
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Одним из самых достоверных методов диагностики рака предстательной железы мужчины является биопсия. В нынешнее время биопсия простаты выполняется под контролем ультразвука, с ее помощью гистологически подтверждается или опровергается диагноз, оценивается распространение опухоли, ее рост и дифференцировка клеток новообразования. В дальнейшем, опираясь на результаты биопсии простаты, врач назначает адекватное лечение. Как проводится манипуляция, какова подготовка и так уж ли это больно, как говорят некоторые люди, что влияет на стоимость диагностики, рассмотрим более подробно.
Кому назначают исследование?
Несмотря на то, что пункционная биопсия – один из самых достоверных методов определения состояния простаты, ее не назначают направо и налево любому и каждому. Прежде чем сделать биопсию, начинают подготовку. Пациенту делается ректальное обследование простаты, ТРУЗИ и анализ крови на ПСА. Процедура малоприятная, и при введении иглы может быть больно, поэтому биопсия простаты проводится только при наличии определенных факторов.
К ним относятся:
- Повышенный уровень ПСА;
- Плотные участки органа, обнаруженные при пальцевом ректальном обследовании;
- Обнаруженные при трансректальном ультразвуковом сканировании участки пониженной эхогенности.
Все вышеперечисленные факторы являются веским основанием для первичной биопсии. Но имеет место быть и повторная пункционная биопсия, которая требует тщательной подготовки. Ее назначают, опираясь на результаты первичной биопсии, а также для контроля лечения. Она не проводится, если имеют место быть такие факторы, как:
- Тяжелое состояние пациента.
- Нарушения свертываемости крови.
- Инфекционные заболевания.
- Воспалительные заболевания прямой кишки.
- Выраженные узлы геморроя, особенно если они болезненны.
Техника проведения биопсии
Ранее широкое распространение имел аспирационный метод биопсии, он и сейчас проводится в некоторых клиниках. Но так как во время аспирации может быть очень больно пациенту, и результаты диагностики не всегда достоверные из-за сбора материала вслепую, мультифокальная биопсия простаты вытесняет аспирационную. Стоимость этой манипуляции возрастает в разы, но это того стоит.
Как подготовиться к пункции?
Чтобы биопсия прошла успешно и не возникли осложнения, пациенту требуется подготовка. Изначально подготовка к манипуляции заключается в том, что за несколько дней до проведения забора биоптата отменяются лекарства, влияющие на свертываемость крови, в том числе и нестероидные противовоспалительные препараты. Вечером и утром, перед пункцией, требуется сделать очистительную клизму, так как скопления каловых масс могут отрицательно повлиять на ход анализа, а также вызвать осложнения.
Ход биопсии
Сбор материала проводят натощак, утром. Непосредственно перед началом манипуляции в прямую кишку мужчины вводят обезболивающее средство (больно не будет). Через 10-15 минут вводится в задний проход ультразвуковой датчик со специальными насадками для введения иглы. Обязательно проводят ТРУЗИ и выбирают несколько участков, с которых проводится забор ткани для исследования, количество точек колеблется от 8 до 24, в зависимости от объёма органа.
С помощью биопсийного пистолета в орган, на глубину 20-22 мм, вводится пункционная игла, которая проводит забор ткани в виде столбика длиной около 17 мм. Полученный материал помещают в специальные контейнеры и передают в гистологическую лабораторию на исследование. Процедуру завершают, в прямую кишку вводят тампон для профилактики кровотечения, который извлекают только на следующий день. Врач назначает антибиотикотерапию для предотвращения воспалительных процессов и осложнений.
Какие проблемы могут возникнуть?
Самым серьезным осложнением после биопсии мужской жедезы, которое может возникнуть, являются бактериемия и септический шок. Но это крайности, на самом деле такие осложнения встречаются очень редко, и поэтому пункционная биопсия проводится в амбулаторных условиях. Там же могут и помочь с подготовкой.
Отрицательные последствия, которые чаще всего проявляются после сбора материала, в основном такие:
- Присутствие крови в моче и в сперме, или по-научному гематурия и гематоспермия. Эти осложнения выявляются чаще всего, но они слабо выражены и, как правило, купируются сами по себе.
- Может быть больно в промежности или в заднем проходе. Ощущения вызваны травмированием тканей при биопсии. Болевой синдром успешно купируется анальгетиками.
- Кровотечение из прямой кишки. Тяжелые кровотечения возникают очень редко.
- Несмотря на проведение антибиотикотерапии, в некоторых случаях возможно осложнение в виде острых воспалительных процессов в прямой кишке и в мочевыводящих путях.
- Очень редко, но встречается острая задержка мочи.
Вышеперечисленные методы, конечно, выглядят страшно, но на деле проявляются редко и имеют умеренные проявления. Особенно, если вовремя были назначены антибиотики в качестве подготовки и профилактики. После проведения процедуры настоятельно рекомендуют избегать физических нагрузок и воздержаться на время от половой жизни. Не только потому, что из-за этого может быть больно, но и чревато осложнениями.
Повторное исследование
На ранних стадиях рака достаточно сложно получить образцы тканей опухолевых клеток, и новообразование может быть не выявлено с первого раза. Поэтому, через некоторое время, поднимают вопрос о повторном проведении биопсии предстательной железы. Второй раз биопсия проводится также при обнаружении во время первичной диагностики простатической интраэпителиальной неоплазии (ПИН) или зон атипичной мелкоацинарной пролиферации (ASAP). Также назначения повторного забора тканей простаты не избежать при стойком росте ПСА (более 0,75 нг/мл в год). Если во время проведения очередного трансректального ультразвукового исследования были обнаружены участки с пониженной эхогенностью и при подозрении рецидива рака, этого анализа не избежать. Кроме того, во время лечения злокачественного новообразования лучевой терапией биопсию назначают для изучения результатов в динамике.
В этом случае также невозможно обойтись без подготовки, а затем уже проводить биопсию. Во время проведения повторной биопсии забор материала проводят не только в периферических зонах, но и в транзиторной, что ведет за собой увеличение количества биоптатов, и соответственно повышается и стоимость процедуры. Третья, четвертая и более биопсии также могут назначить по тем же причинам, что и повторную.
Биопсия в нынешнее время остается единственным методом достоверной диагностики рака простаты. Это серьезная пункционная манипуляция, и проводиться она должна высококлассным специалистом при помощи новейшего оборудования. Конечно, и цена на манипуляцию достаточно высока, она колеблется от 7 до 15 тысяч рублей. В зависимости от класса клиники, уровня специалиста, количества точек забора, анестезии (чтобы не было больно) и многих других факторов стоимость будет меняться, но на своем здоровье экономить не стоит. Помните, что своевременно проведенная трансректальная биопсия простаты позволит выявить рак предстательной железы еще на ранних стадиях, что позволит вовремя начать лечение и спасти жизнь мужчине.
Зачем проводят биопсию?
Итак, диагностика образца ткани предстательной железы проводится, как правило, для точного установления характера опухоли простаты, в частности, при подозрении на ее злокачественность. Отметим, что биопсия является наиболее достоверным методом исследования.
Такую процедуру применяют первично или повторно. В первом случае диагностику проводят после УЗИ предстательной железы или пальцевого ректального исследования, при котором врач обнаружил уплотненное образование. Чтобы подтвердить или опровергнуть свои подозрения, доктор рекомендует пациенту пройти обследование, которое носит название биопсия простаты.
Провести такую процедуру рекомендуют также и при повышении в крови уровня простатспецифического антигена (ПСА). Именно он свидетельствует о появлении злокачественного новообразования в предстательной железе или о переходе доброкачественной опухоли в рак простаты.
Повторно биопсию простаты назначают для контроля результатов, даже если гистологическое исследование не выявило злокачественных образований. Кроме того, при продолжении роста уровня ПСА также требуется повторная диагностика. Если в забранном материале обнаружили атипичные клетки, свидетельствующие о начале онкологического процесса, процедуру биопсии повторяют.
Это больно?
Большинство пациентов перед биопсией простаты испытывает настоящий шок, представляя себе, что это просто ужасающая по болезненности процедура. На самом деле все не так страшно: во время забора материала вы будете ощущать легкий укол. При введении иглы пациент также ощущает незначительный дискомфорт. Но благодаря тому, что эта процедура длится очень недолго, то болезненные ощущения проходят быстро. Иногда во время биопсии аденомы простаты пациент чувствует боль в области таза. Кроме того, после проведения обследования в течение нескольких дней при мочеиспускании может выделяться незначительное количество крови. Однако и эти симптомы быстро проходят.
В редких случаях, но все же, такое исследование проводят и под общим наркозом. После операции пациента оставляют на несколько дней в стационаре. В течение первых суток может ощущаться усталость, тошнота, легкие головные боли.
Есть ли противопоказания?
При острых воспалительных заболеваниях предстательной железы или прямой кишки биопсию не проводят до полного устранения воспаления. Именно поэтому до обследования ткани простаты врач, как правило, рекомендует сдать общие анализы крови и мочи, чтобы получить необходимые результаты.
Если вы принимаете препараты, которые разжижают кровь или снижают ее свертываемость, то это тоже является относительным противопоказанием для проведения биопсии. Эта процедура не осуществляется при наличии в прямой кишке каловых масс, поэтому перед проведением диагностики обязательно нужно сделать очистительную клизму.
Могут ли быть осложнения после биопсии?
К сожалению, проведенная процедура может осложниться следующими симптомами:
- появление крови в кале или моче;
- нарушение мочеиспускания;
- задержка мочи;
- повышение температуры;
- развитие острого простатита или орхоэпидидимита.
С целью уменьшения риска воспалительных процессов врач назначает прием антибиотиков за сутки до процедуры и в течение 3 дней после нее.
Ошибки диагностики и стадирования рака предстательной железы
С. Х. Аль-Шукри, С. Ю. Боровец, М. А. Рыбалов
Кафедра урологии Санкт-Петербургского государственного медицинского университета имени акад. И. П. Павлова
В данном обзоре оцениваются преимущества и недостатки основных методов диагностики и стадирования рака предстательной железы, приводятся сведения о современных высокотехнологичных методах стадирования и номограммах. Рассматриваются причины ошибок, возникающих при диагностике и стадировании рака предстательной железы.
Ключевые слова: рак предстательной железы; диагностика; стадирование.
Введение
Повышение эффективности лечения рака предстательной железы (РПЖ) является одной из наиболее актуальных проблем современной урологии. В мире РПЖ занимает 3–4 место в структуре заболеваемости злокачественными новообразованиями. В России заболеваемость РПЖ в 2004 году составляла 6,9 %, а в 2009 году — уже 10,7 % [1]. При этом за последние три десятилетия возросло число мужчин, умерших от этого заболевания [2].
I. МЕТОДЫ ДИАГНОСТИКИ РПЖ
Методы диагностики рпж — включают оценку результатов пальцевого ректального исследования (ПРИ), определении уровня ПСА в плазме крови. Окончательный диагноз РПЖ может быть установлен только по результатам биопсии предстательной железы, которую целесообразно выполнять под ТРУЗ-контролем. При клиническом стадировании для уточнения границ местного распространения новообразования предстательной железы и для выявления местных и отдаленных метастазов в дополнение используют различные методы, позволяющие получить изображение: компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), сцинтиграфию костей скелета и др. Однако результаты этих методов могут быть интерпретированы ошибочно как в пользу гипо, так и гипердиагностики. Работы многих исследователей посвящены оптимизации скрининга и ранней диагностики РПЖ [3–5].
1.1. ПРИ. До внедрения в широкую клиническую практику ПСА, ПРИ было единственным методом диагностики РПЖ. Большинство злокачественных новообразований РПЖ располагаются в периферической зоне простаты и могут быть выявлены с помощью ПРИ, если их объем превышает 0,2 см 3. Положительная прогностическая ценность ПРИ варьирует от 4 % до 11 % у мужчин с уровнем ПСА от 0 до 2,9 нг/мл, и от 33 % до 83 % — от 3 до 9,9 нг/мл и выше [6]. В связи с тем, что оба этих метода имеют независимую друг от друга диагностическую ценность, рекомендовано применять их комбинацию.
1.2. ПСА и его производные. Несмотря на то, что уровень ПСА в плазме крови повышается при различных заболеваниях предстательной железы — РПЖ, доброкачественной гиперплазии предстательной железы (ДГПЖ) и простатите, ПСА остается практически единственным маркером, применяемым в целях ранней диагностики РПЖ. Однако единых общепринятых международных стандартов в отношении пороговых значений ПСА, которые могли бы использоваться для диагностики РПЖ, не существует [7]. Результаты недавнего исследования по профилактике РПЖ, проведенного в США, подтвердили, что у многих мужчин РПЖ может присутствовать, несмотря на низкий уровень ПСА крови [8] (см. табл. 1).
При использовании более высоких условных границ уровня ПСА (>4 нг/мл) для принятия решения о целесообразности проведении биопсии простаты повышается и риск пропустить клинически значимый РПЖ; в тоже время при снижении этого показателя ( 10 частота выявляемости РПЖ на превышает 8 % [12].
1.3. PCA3. Относительно новый и интенсивно исследуемый в настоящее время маркер — PCA3 (простатоспецифический некодирующий мРНК), который определяют в осадке мочи после массажа простаты. Этот маркер имеет более высокую чувствительность и специфичность по сравнению с ПСА, не зависит от объема простаты и наличия простатита у больного [13]. Сравнительно небольшое число опубликованных работ по анализу диагностической ценности этого маркера не позволяет рекомендовать его для широкого использования в клинической практике. В связи с этим в настоящее время этот маркер можно рассматривать как экспериментальный метод диагностики РПЖ.
1.4. ТРУЗИ. Классическая картина гипоэхогенного образования, расположенного в периферической зоне простаты, встречается не всегда, поэтому ТРУЗИне относят к методам, позволяющим достоверно определять наличие РПЖ. ТРУЗ-контроль получил широкое распространение при выполнении биопсии простаты.
1.5. Биопсия простаты. Биопсия предстательной железы является достоверным методом верификации диагноза РПЖ. Многими авторами были предложены различные методики выполнения этого исследования, отличающиеся по количеству и участкам расположения биопсийных вколов. При объёме ПЖ 30–40 см3 необходимо проводить биопсию не менее чем из 8 точек. С увеличением количества точек более 12, точность анализа существенно не изменяется [14]. На основании результатов Британского исследования по диагностике и лечению РПЖ была рекомендована биопсия из 10 точек [15].
II. МЕТОДЫ СТАДИРОВАНИЯ РПЖ
2.1. ПРИ. Принято выделять клиническое стадирование, основанное на данных ПРИ, определении уровня ПСА, рентгенологических, радиоизотопных и других клинических методах исследования, а также патологоанатомическое стадирование, которое становится возможным после морфологического анализа удаленной предстательной железы, семенных пузырьков и лимфатических узлов. Патологоанатомическое стадирование более точно позволяет оценить распространение болезни и судить о ее прогнозе. Наиболее важными патологоанатомическими прогностическим факторами после радикальной простатэктомии являются степень дифференцировки новообразования, позитивный хирургический край, экстракапсулярное распространение опухоли, ее инвазия в семенные пузырьки и метастазирование в тазовые лимфатические узлы. Сведения об ошибках патологоанатомического стадирования не включены в настоящий обзор литературы.
ПРИ позволяет определить не только наличие РПЖ, но и степень его местного распространения. Пальпируемая опухоль в простате — это признак, характерный для низкодифференцированного РПЖ (степень злокачественности по Gleason — 8–10 баллов). Чувствительность и воспроизводимость ПРИ весьма низкие, что приводит как к недооценке, так и к переоценке степени распространения РПЖ. Чувствительность метода при определении клинической стадии РПЖ не превышает 30 % [16]. Стадия рака простаты правильно диагностируется с помощью данного исследования менее чем в 50 % случаев [17].
2.2. ПСА. Более высокий уровень ПСА в плазме крови косвенно указывает на большую степень распространения РПЖ, но не позволяет достоверно предсказать ни клиническую, ни патоморфологическую его стадию [18, 19].
2.3. ТРУЗИ позволяет выявить только 60 % опухолей простаты, остальные не распознаются из-за эхогенности, сходной с таковой у окружающих здоровых тканях. При этом остаются недиагностированными более 60 % РПЖ на стадии рТ3 [20]. ТРУЗИ в комбинации с цветной допплерографией позволяет визуализировать проходящие через капсулу кровеносные сосуды, что типично при экстракапсулярном распространении новообразования [21, 22]. Однако эта методика имеет низкую воспроизводимость, в связи с чем ее относят к категории вспомогательных.
2.4. Биопсия простаты. По результатам биопсии простаты можно оценить степень местного распространения РПЖ, а также степень злокачественности новообразования в баллах по шкале Gleason. Процент пораженной ткани — наиболее надежный прогностический фактор риска инвазии опухоли в семенные пузырьки и экстракапсулярного распространения новообразования.
2.5. КТ и МРТ недостаточно надежно позволяют судить о степени распространения РПЖ, чтобы рекомендовать их как обязательные методы обследования. МРТ с эндоректальной катушкой позволяет более точно определить стадию РПЖ и прорастание опухоли в семенные пузырьки. Однако на фоне геморроидальных и воспалительных изменений ПЖ или после ее биопсии интерпретация данных может быть затруднена [9]. Сочетание контрастной МРТ и МРТ в Т2‑режиме усиления и применение МРТспектроскопии позволяет лучше верифицировать опухолевую ткань и диагностировать экстракапсулярное распространение опухоли [23].
Недостатки методов визуализации при РПЖ:
- Ложноотрицательные результаты из-за постбиопсийной крови.
- Артефакты от газа в прямой кишке, перистальтики.
- Ложноположительные очаги.
- Ложноотрицательные результаты ЭМРТ при РПЖ с инвазией в прямую кишку.
- Выявление РПЖ в центральной зоне.
- Невыявляемые очаги рака.
- Высокая зависимость от опыта рентгенолога. Пути решения:
- МРТ до биопсии или через 4 недели после нее.
- Подготовка пациента (микроклизма).
- Динамическое контрастирование.
- МРТ с поверхностной катушкой.
- МР-спектроскопия.
- Субспециализация.
2.6. Высокотехнологичные методы стадирования РПЖ. К новым перспективным методам, позволяющим получить изображение, можно отнести ПЭТ, при помощи которого диагностируют около 70 % РПЖ на стадии рТ2 и pT3a‑4 [9]. При этом очаг рака и микрометастазы 100 нг/мл практически у всех больных имеют место отдаленные метастазы РПЖ [29].
III. Причины ошибок при диагностике и стадировании РПЖ
Среди причин, приводящих к ошибкам при диагностике и стадировании РПЖ можно выделить субъективные и объективные.
- Недостаточная квалификация специалистов.
- Неправильная интерпретация данных обследования.
- Отсутствие высоко специфичных методов диагностики.
- Недостаточное использование современных методов диагностики.
- Неиспользование стандартных рекомендаций, предложенных Европейской ассоциацией урологов.
В заключении следует отметить, что в последние годы предпринимаются попытки совершенствования методов ранней диагностики и стадирования РПЖ.
Однако существует потребность в создании новых, более точных методов, позволяющих выявлять клинически значимый РПЖ. К перспективным методам, позволяющим оптимизировать процессы диагностики и стадирования, можно отнести ПЭТ/КТ, диффузионную МРТ, МР-спектроскопию, динамическую МРТ с повышением контраста. Необходима дальнейшая разработка специфичных для РПЖ радиофармпрепаратов. Кроме того, важна унификация при интерпретации полученных данных — использование рекомендаций Европейской ассоциации урологов.
Список литературы
- Чиссов В. И., Русаков И. Г. Заболеваемость раком предстательной железы в Российской Федерации // Экспериментальная и клиническая урология. — 2011. — № 2–3. — С. 6–7.
- Quinn M., Babb P. Patterns and trends in prostate cancer incidence, survival, prevalence and mortality. Part I: international comparisons // B. J. U. Int. — 2002. — Vol. 90, N 2. — P. 162–173.
- Ilic D., O’Connor D., Green S., Wilt T. J. Screening for prostate cancer: a Cochrane systematic review // Cancer Causes Control. — 2007. — Vol. 18, N 3. — P. 279–285.
- Andriole G. L., Crawford E. D., Grubb R. L. 3rd. et al. Mortality results from a randomized prostate-cancer screening trial // N. Engl. J. Med. — 2009. — Vol. 360, N 13. — P. 1310–1319.
- Schröder F. H., Hugosson J., Roobol M. J. et al. Screening and prostate-cancer mortality in a randomized European study // N. Engl. J. Med. — 2009. — Vol. 360, N 13. — P. 1320–1328.
- Schröder F. H., van der Maas P., Beemsterboer P. et al. Evaluation of the digital rectal examination as a screening test for prostate cancer. Rotterdam section of the European Randomized Study of Screening for Prostate Cancer // J. Natl. Cancer Inst. — 1998. — Vol. 90, N 23. — P. 1817–1823.
- Semjonow A., Brandt B., Oberpenning F. et al. Discordance of assay methods creates pitfalls for the interpretation of prostatespecific antigen values // Prostate. — 1996. — Suppl. 7. — P. 3–16.
- Thompson I. M., Pauler D. K., Goodman P. J. et al. Prevalence of prostate cancer among men with a prostate-specific antigen level
Простаты БИОПСИЯ
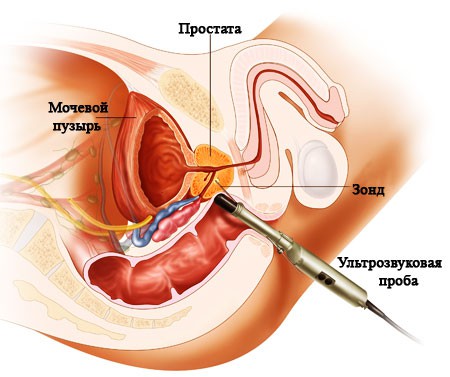
Где находится предстательная железа (простата) и как часто встречается ее рак?
Простата — это непарный орган размером с грецкий орех или же каштан. Она располагается в малом тазу книзу от мочевого пузыря и окружает мочеиспускательный канал. Врач при осмотре может ее прощупать пальцем через переднюю стенку прямой кишки. Риск заболеть раком простаты имеет каждый шестой мужчина в возрасте старше 50 лет, и каждый четвертый или пятый после 60 лет. Рак простаты является одной из частых причин смерти пожилых мужчин.
Излечим ли рак простаты?
Если рак простаты был выявлен на стадии, когда опухоль еще не вышла за пределы органа, то в среднем в 80% случаев возможно полное излечение при помощи:
(1) радикальной простатэктомии (т.е. хирургического удаления простаты и семенных пузырьков),
(2) дистанционной лучевой терапии,
(3) внутритканевой лучевой терапии (т.е. имплантации радиоактивных источников в простату), криохирургии (т.е. разрушения опухоли замораживанием).
Если на момент выявления опухоль уже имела местное распространение за пределы простаты или метастазы (участки отсева опухоли в лимфатические узлы и кости), то полное излечение практически невозможно. В этом случае врач проводит симптоматическое лечение, назначая гормональные и другие специальные препараты или хирургическое удаление яичек (т.е. кастрацию). Такое лечение замедляет рост опухоли и способно существенно улучшить качество жизни.
Что такое биопсия простаты?
Биопсия простаты — это инструментальная процедура, заключающаяся в заборе кусочков ткани для гистологического исследования. Биопсия как правило выполняется амбулаторно, другими словами не требует госпитализации в стационар. Ранее биопсия предстательной железы выполнялась вслепую или под контролем пальца, что ограничивало возможности забора материала из всех областей предстательной железы. Сегодня данная процедура выполняется только прицельно под ультразвуковым контролем. Это позволяет взять пробы из всех областей простаты и провести максимально тщательную диагностику даже самых маленьких опухолей.
Для чего выполняется биопсия простаты?
Биопсия простаты выполняется с целью гистологической диагностики рака и постановки окончательного диагноза этого заболевания. Она также позволяет установить степень агрессивности опухоли и стадию заболевания (его распространенность). Результаты биопсии простаты являются важнейшим фактором, определяющим тактику лечения пациента, а также прогноз заболевания.
В каких случаях врач рекомендует выполнение биопсии простаты?
Биопсия простаты выполняется при подозрения на наличие у Вас рака предстательной железы. Такое подозрение возникает как правило в случае повышения ПСА сыворотки крови выше 4,0 нг/мл или обнаружения при пальцевом ректальном исследовании участка уплотнения в простате у мужчины старше 50 лет. Сегодня нормы ПСА пересматриваются и все настоятельнее реокмендуют выполнять биопсию простаты мужчинам в возрастной группе 45 — 60 лет если ПСА выше 2,5 нг/мл, 61 — 70 лет если ПСА выше 4,0 нг/мл и старше 70 лет если ПСА выше 4,5 нг/мл. Такой подход улучшает выявляемость ранних и излечимых стадий рака предстательной железы.
Какой тип биопсии простаты принято считать соответствующим современному стандарту?
Вероятность выявления рака простаты, особенно на ранней, еще излечимой стадии, может полностью зависеть от метода выполнения биопсии. На сегодняшний день наиболее современной является тканевая мультифокальная биопсия с забором образцов ткани как минимум из 12 участков предстательной железы с наведением иглы биопсийного автомата при помощи ультразвукового датчика. Такой вариант биопсии дает лишь 10% ошибочных ложноотрицательных результатов. До сих пор в нашей стране еще широко применяются методы тканевой и, к сожалению, уже абсолютно устаревшей аспирационной биопсии простаты, выполняемые вслепую (без применения ультразвукового наведения) и дающие ложноотрицательный результат в 30% случаев. Это особенно часто происходит при опухолях небольших размеров на ранних стадиях заболевания, когда в случае своевременного выявления оно еще может быть излечено. В клиники Андрос, в последнее время впервые в России стали применяться так называемые сатурационные биопсии предстательной железы, когда для диагностики берется более 24 столбиков ткани органа. Увеличение количества столбиков и улучшение их позиционирования значительно увеличивает шанс выявления излечимых стадий рака простаты.Таким образом, от типа биопсии может зависеть своевременность и эффективность лечения, и, следовательно, Ваша жизнь.
Чего можно ожидать во время выполнения биопсии простаты, и насколько она безопасна для Вас?
Во время процедуры Вы не будете испытывать сильную боль. Хотя неприятные ощущения могут возникнуть как при введении ультразвукового датчика в прямую кишку, так и во время пункций простаты, когда Вы будете слышать щелчки биопсийного автомата. При моготочечных сатурационных биопсиях простаты используется местное обезболивание. После биопсии в течение нескольких дней у Вас будет наблюдаться примесь крови в моче и стуле, а примесь крови в сперме может сохраняться до нескольких месяцев. Биопсия простаты как правило протекает без серьезных осложнений. Однако существует определенный риск кровотечения и инфекции. Чтобы максимально снизить вероятность осложнений перед выполнением биопсии Вам потребуется определенная подготовка.
Какая подготовка необходима перед биопсией простаты?
Если Вам планируется выполнение биопсии простаты:
Не планировать на этот день никаких дел и побыть дома.
Следует заранее сдать мочу на общий анализ и на посев.
Как минимум за 7 дней до биопсии отказаться от приема аспирина.
Если Вы принимаете антикоагулянты непрямого действия (Синкумар, Тромбостоп, Пелентан и т.д.), необходимо заранее предупредить об этом врача и отменить их прием за 3 — 4 дня до биопсии, после чего накануне биопсии сдать кровь на определение протромбинового времени и протромбинового индекса.
Вечером накануне биопсии, а также утром в день биопсии Вам нужно сделать себе очистительную клизму. Лучше воздержаться от приема пищи после 7 — 8 часов вечера накануне биопсии.
За 2 часа до биопсии следует начать прием антибактериального препарата и продолжить его в течение 3 — 4 дней после биопсии (таблетки ципрофлоксацин (Цифран, Ципробай и т.д.) по 0,5 грамма х 2 раза в день или офлоксацин (Таривид, Заноцин) по 0,4 грамма х 2 раза в день).
Если Вы страдаете стенокардией, то Вам необходимо иметь с собой препарат, которым Вы обычно пользуетесь в случае возникновения приступа загрудинных болей (валидол, нитроглицерин, нитросорбит и др.) и заранее его принять.
На что обратить внимание после биопсии предстательной железы? Как скоро будет готов ее результат?
Сразу после биопсии простаты следует отправиться домой и провести весь этот день дома. На следующий день после биопсии простаты можно вернуться к своей нормальной активности. В каких случаях следует неотложно связаться с врачом, выполнявшим биопсию:
1.Повяление крупных сгустков крови в моче.
2.Повышение температуры тела выше 37,5 град. Цельсия.
3.Затрудненное мочеиспускание.
4.Сильное кровотечение из прямой кишки.
Просто наличие крови в моче, незначительное повышение температуры тела и умеренные боли в промежности — нормальные явления после биопсии простаты.
Результат биопсии будет готов через 5 — 6 дней. На приеме у врача Вы обсудите результат биопсии и методы дополнительной диагностики и лечения, которые могут Вам понадобиться.
Источники: http://prostata.lechenie-potencya.ru/prostata/povtornaya-biopsiya-prostaty/, http://www.uroweb.ru/article/oshibki-diagnostiki-i-stadirovaniya-raka-predstatelnoi-zhelezy, http://www.kostyuk.ru/p/prostaty_biopsija.html









































