Все виды эндоскопического лечения гиперплазии предстательной железы (трансуретральная электрорезекция гиперплазии простаты, лазерная энуклеация гиперплазии простаты)
Гиперплазия предстательной железы – широко распространенное заболевание у мужчин средней и старшей возрастных групп. Сущность болезни заключается в доброкачественном разрастании (увеличении) центральной части предстательной железы, окружающей мочеиспускательный канал на выходе из мочевого пузыря. Это приводит к сдавлению мочеиспускательного канала, как следствие — затруднению мочеиспускания и опорожнения мочевого пузыря, также к раздражению шейки мочевого пузыря, которое проявляется в учащенном мочеиспускании, особенно в вечернее и ночное время. Именно этот симптом часто является первым проявлением гиперплазии простаты, заставляя мужчин просыпаться и вставать для произведения мочеиспускания несколько раз за ночь. У других пациентов ведущими симптомами являются затруднение и вялая струя при мочеиспускании, ощущение неполного опорожнения мочевого пузыря.
В случае прогрессирования гиперплазии предстательной железы могут развиться такие осложнения, как острая задержка мочеиспускания (внезапно возникающая невозможность помочиться), образование камней мочевого пузыря, двусторонее нарушение оттока мочи из почек с развитием почечной недостаточности. При наличии осложнений гиперплазии простаты, а также если консервативное лечение не позволяет в удовлетворительной для больного степени уменьшить симптомы заболевания, показано хирургическое лечение.
Удаление гиперплазии предстательной железы возможно различными доступами. В настоящее время наиболее часто используются эндоскопические методы, включающие введение через мочеиспускательный канал специального инструмента (эндоскопа), позволяющего хирургу под контролем глаза удалить гиперплазированную ткань простаты. Существует несколько методик эндоскопического лечения, среди которых наиболее распространены трансуретральная электрорезекция гиперплазии простаты и лазерная энуклеация гиперплазии простаты.
При трансуретральной резекции (ТУР) гиперплазии простаты при помощи специального электрода, вводимого через просвет эндоскопа, хирург производит послойное «срезание» тканей гиперплазии простаты с одновременным термическим воздействием, приводящим к остановке кровотечения. Операция проводится под спинномозговой анестезией. После пособия в мочевой пузырь устанавливается катетер (пластиковая трубка), по которой в течение нескольких дней отходит моча, кусочки срезанных тканей, сгустки крови. Затем катетер удаляется и у пациента восстанавливается самостоятельное мочеиспускание.
При лазерной энуклеации в отличие от ТУР при помощи лазерного волокна хирург производит вылущивание сразу всей ткани гиперплазии (а не послойное срезание тканей) простаты, и удаляет вылущенную аденому через просвет эндоскопа при помощи специального устройства – морцеллятора. По сравнению ТУР, лазерная энуклеация безопасна и при больших размерах гиперплазии и характеризуется меньшим риском как внутриоперационного, так и послеоперационного кровотечения. Вопреки распространенному мнению, после эндоскопического удаления аденомы предстательной железы редко возникают такие осложнения, как недержание мочи и эректильная дисфункция (невозможность достижения и поддержания эрекции).
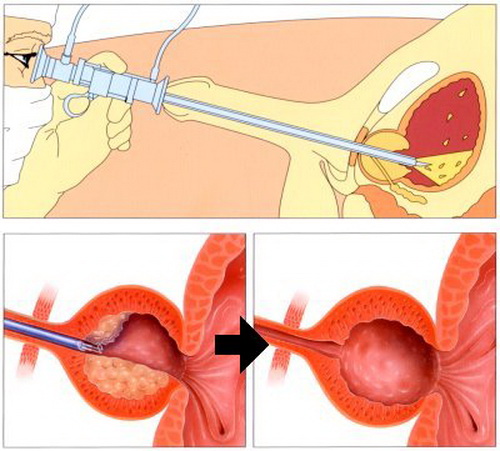
Схематическое изображение трансуретральной электрорезекции гиперплазии простаты.
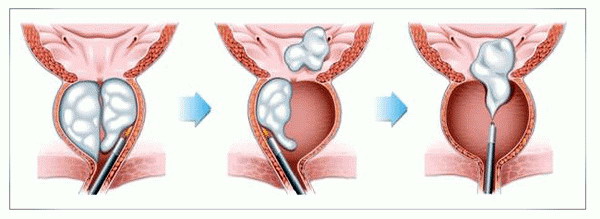
Схематическое изображение лазерной энуклеации гиперплазии простаты.
Трансуретральная электрорезекция аденомы простаты — оперирует врач-уролог Клиники урологии Первого МГМУ им. Сеченова Акопян Гагик Нерсесович.
Записаться на консультацию по поводу проведения эндоскопического лечения гиперплазии предстательной железы (трансуретральная электрорезекция гиперплазии простаты, лазерная энуклеация гиперплазии простаты) к врачу-урологу Акопяну Гагику Нерсесовичу в клинике урологии Первого МГМУ им. И.М. Сеченова, Вы можете по телефону +7 (499) 409-12-45 . Мобильная связь: +7 (926) 242-12-12.
Способ выбора тактики эндоскопического лечения доброкачественной гиперплазии предстательной железы






Владельцы патента RU 2469673:
Изобретение относится к области медицины, а именно к урологии. Определяют объем простаты. В зависимости от выявленного объема осуществляют выбор тактики эндоскопического лечения. При объеме простаты до 40 см 3 выполняют трансуретральную биполярную плазматическую вапоризацию простаты. При объеме 40-80 см 3 выполняют биполярную трансуретральную резекцию простаты в физиологическом растворе. При объеме 81-250 см 3 осуществляют трансуретральную энуклеацию простаты биполярной петлей. При объеме свыше 250 см 3 выполняют открытую операцию. Способ позволяет радикально удалить увеличенную аденому простаты, снизить риск развития кровотечения. 2 пр., 5 ил.
Изобретение относится к области медицины, а именно к урологии.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) широко распространена у мужчин пожилого и старческого возраста. По данным эпидемиологических исследований, проведенных в США (Garraway W.M., 1991), клинические признаки ДГПЖ обнаруживаются у 14% мужчин в возрасте 40-49 лет, более чем у 24% — мужчин от 50 до 59 лет, у 43% мужчин от 60 до 69 лет, и у 90% мужчин старше 80 лет. В России распространенность ДГПЖ растет с 10% у мужчин в возрасте до 40 лет до 80%, у мужчин в возрасте 75-80 лет (Портной А.С., 1989; Шиков С.М., 2004). Выбор метода лечения зависит от многих факторов медицинского, экономического и социального характера, и определяется такими параметрами, как: эффективность лечения, его длительность, стоимость и доступность метода, а также опытом врачей и предпочтениями пациента (Altwein J.E., 1998).
Очевидно, что стратегия лечения должна основываться на индивидуальном подходе. Необходимо учитывать качество жизни пациента до лечения, выраженность симптомов, и насколько они ограничивают жизнедеятельность больного (Перепанова Т.С. 2001).
До настоящего времени во всем мире основными оперативными методами лечения ДГПЖ остаются ТУР и открытая аденомэктомия. В России ведущим методом лечения больных ДГПЖ в стационарных условиях также является оперативный метод (эпицистостомия, аденомэктомия или трансуретральная резекция (ТУР)).
Согласно существующему Европейскому алгоритму оперативного лечения ДГПЖ, которого придерживаются и российские урологи, «золотым стандартом» эндоскопического лечения является ТУР, показанная при объеме предстательной железы до 80 см 3 . При большем объеме предстательной железы выбор лечения ограничен, и пациенту проводится травматичная открытая операция с большим разрезом брюшной стенки, мочевого пузыря и т.д.
Во время трансуретральной резекции используется аппарат — резектоскоп, который вводится через уретру (под общей или спинальной анестезией) в мочевой пузырь. У резектоскопа имеется специальная петля, которая нагревается при прохождении через нее электрического тока и производится поочередное срезание тканей увеличенной простаты до капсулы с периодической коагуляцией кровоточащих сосудов. Операция проводится при монополярной ТУР в 5% глюкозе или другом низкоосмолярном растворе, при биполярной методике используется физиологический раствор в качестве промывной жидкости.
Основным недостатком данного вида вмешательства являются:
— интенсивное кровотечение во время операции;
— высокая частота кровотечений в послеоперационном периоде;
— необходимость длительного нахождения (от 1 до 3-х суток, иногда дольше) уретрального катетера в мочевых путях, что увеличивает риск их инфицирования, обуславливающее дополнительное антибактериальное лечение и провоцирующее образование рубцов на месте операции и в уретре.
ТУР имеет ограничения при больших объемах простаты, связанных с техническими трудностями. Следствием этого является увеличение времени операции, большая кровопотеря, ТУР-синдром (попаданием большого количества низкоосмолярной промывной жидкости в кровеносное русло и развитием гемолиза).
При выполнении открытой операции — аденомэктомии, производится разрез ниже пупка до уровня лонного сочленения. Открываются ткани до передней стенки мочевого пузыря, затем рассекается передняя стенка мочевого пузыря. Аденома удаляется путем механического выделения и удаления тканей. Данная операция может выполняться без разреза мочевого пузыря, но удалением ткани простаты позадилонным доступом, что менее травматично, но также небезопасно в плане послеоперационных осложнений и длительного заживления послеоперационной раны. Катетеры в данной ситуации находятся в организме 08-14 дней, амбулаторная реабилитация — несколько месяцев до полного заживления раны.
Недостатки и ограничения данного вмешательства:
— разрез тканей передней брюшной стенки 7-10 см, мочевого пузыря 5-6 см.
— выраженное интраоперационное кровотечение.
— технические сложности остановки кровотечения ввиду ограниченного поля зрения.
— длительное заживление раны (несколько недель).
— длительное нахождение катетеров в организме — до 10 дней.
— послеоперационная инфекция, связанная с длительным нахождением катетера в мочевых путях.
— поздние послеоперационные осложнения — рубцы, камни в мочевом пузыре, длительно незаживающие мочевые свищи.
— невозможность выполнения данной операции у пациентов с сопутствующей патологией (заболевания легких, сердца и т.п.).
В настоящее время известны лишь общие показания к выбору того или иного лечебного мероприятия, в том числе эндоскопического воздействия, учитывающие: характер и выраженность симптомов; наличие осложнений ДГПЖ; характер и степень уродинамических нарушений; размеры, эхоструктура и пространственная геометрия предстательной железы; наличие сопутствующей инфекции органов мочеполового тракта; степень нарушения функции почек и верхних мочевых путей; общесоматический статус больного, наличие и тяжесть сопутствующих заболеваний (например, Сивков А.В. Диагностика и лечение доброкачественной гиперплазии предстательной железы. Том 05/N 1/2003, http://old.consilium-medicum.com/media/consilium/03_01c/9.shtml — прототип).
Известные методики не содержат четких критериев, обосновывающих выбор метода лечения, что приводит к высокой вероятности ошибочно выбранной тактики лечения.
Задачей настоящего изобретения явилась разработка диагностических критериев, обеспечивающих адекватный выбор тактики эндоскопического лечения ДГПЖ.
Достигаемым техническим результатом является радикальное удаление увеличенной аденомы простаты при минимальном кровотечении.
Способ осуществляется следующим образом:
Определяют объем простаты и в зависимости от выявленного объема осуществляют выбор тактики эндоскопического лечения:
1. При объеме простаты до 40 см 3 выполняют трансуретральную биполярную плазматическую вапоризацию простаты.
2. При объеме 40-80 см 3 — биполярную трансуретральную резекцию простаты в физиологическом растворе.
3. При объеме 81-250 см 3 — трансуретральную энуклеацию простаты биполярной петлей (TUEB — TransUrethral Enucleation of prostate with Bipolar).
4. При объеме более 250 см 3 — открытая операция.
1. В случае, если объем предстательной железы пациента составляет до 40 см 3 , хирургическое вмешательство следует минимизировать при помощи применения трансуретральной биполярной плазматической вапоризации простаты.
При объеме предстательной железы до 40 см 3 следует выполнять трансуретральную биполярную плазматическую вапоризацию простаты, потому что данное оперативное вмешательство при таком объеме имеет оптимальный эффект по оценке время-качество-безопасность. За оптимально короткое время выпаривается увеличенная ткань предстательной железы, причем данная операция проводится практически без кровопотери, что очень важно у пациентов с сопутствующей патологией. При этом обеспечивается надежный гемостаз, что также очень важно для раннего удаления катетера из мочевых путей. При объеме простаты более 40 см 3 данное оперативное вмешательство технически выполнимо, но мало эффективно, т.к. требуется длительное время для данной процедуры, что может привести к нерадикальному удалению ткани предстательной железы и связанными с этим осложнениями в послеоперационном периоде.
Методика биполярной плазматической вапоризации была разработана компанией «OLYMPUS». Для этой операции используется аппарат — биполярный резектоскоп вышеуказанной фирмы-разработчика (рис.2), который вводится через уретру (под общей или спинальной анестезией) в мочевой пузырь. К резектоскопу подсоединяется специальная петля в виде «гриба» (рис.3), при прохождении через нее электрического тока от электрохирургического блока (рис.1) образуется плазменная дуга вокруг электрода, с помощью которой производится выпаривание увеличенной ткани предстательной железы до капсулы. Операция проводится в физиологическом растворе. Режим вапоризации — 320 Вт, режим коагуляции — 80-120 Вт. В послеоперационном периоде в мочевой пузырь устанавливается катетер Фолея, максимум на 1 сутки.
С применением данной методики нами было пролечено 44 пациентов с объемом простаты до 40 см 3 . Среди пролеченных пациентов 28 также имели сопутствующую сердечно-сосудистую патологию. В числе преимуществ данного метода лечения были выявлены следующие:
— практически полное отсутствие кровотечения во время и после операции;
— операция переносится легко пациентами с тяжелой сердечно-сосудистой патологией;
— возможно лечение пациентов с кардиостимулятором;
— короткое (1 сутки) нахождение уретрального катетера в мочевых путях уменьшает возможность инфицирования мочевых путей. Анализы мочи нормализуются быстрее.
Клинический пример 1: Больной К., 62 года, поступил 13.09.2010 с диагнозом доброкачественная гиперплазия простаты, сопутствующий диагноз: гипертоническая болезнь, ишемическая болезнь сердца, постинфарктный кардиосклероз (в анамнезе — острый инфаркт миокарда в 2008). Объем простаты 36 см 3 , по данным урофлоуметриии — инфравезикальная обструкция. 14.09.10 — выполнена операция — трансуретральная биполярная плазматическая вапоризация простаты под спинальной анестезией. Время операции — 50 минут. Кровопотеря во время операции практически отсутствовала. Послеоперационный период протекал без особенностей. На следующие сутки (15.09.10) удален уретральный катетер. Пациент мочился свободно, моча чистая. 16.09.10 — пациент чувствовал себя удовлетворительно, жалоб не было. В этот же день (через 2-е суток после операции) выписан домой. При контрольном осмотре через 10 дней после операции жалоб нет, мочеиспускание свободное, без резей, моча чистая.
2. При объеме простаты 40-80 см 3 следует выполнять биполярную трансуретральную резекцию простаты в физиологическом растворе TURis (Transurethral Resection in Saline). При данном методе более выраженное кровотечение, чем при плазматической вапоризации, но данный метод позволяет радикально удалить объем простаты во время операции безопасно для здоровья пациента до 80 см 3 . При большем объеме простаты значительно увеличивается время операции и объем кровопотери и естественно имеется риск развития осложнений.
Данная резекция также выполняется с помощью биполярного резектоскопа фирмы «OLYMPUS», только в аппарат устанавливается петля для резекции (рис.2). При прохождении через нее электрического тока производится поочередное срезание тканей увеличенной простаты до капсулы с периодической коагуляцией кровоточащих сосудов. Режим резекции — 280-320 Вт, режим коагуляции — 80-120 Вт. При биполярной методике используется физиологический раствор в качестве промывной жидкости, что тоже очень важно в плане безопасности для пациента и улучшении результата лечения. В послеоперационном периоде после ТУР в мочевой пузырь устанавливается катетер Фолея, который удаляется от 2-х до 4-х суток после операции при отсутствии признаков кровотечения. Трансуретральная резекция является в настоящее время одним из наиболее распространенных методов лечения ДГПЖ. В нашей клинике мы выполняем данные операции с 2005 года. Выполнено более 500 операций с хорошим результатом.
Преимуществом данного метода перед монополярной ТУР:
— операция переносится легко пациентами с тяжелой сердечно-сосудистой патологией;
— возможно лечение пациентов с кардиостимулятором;
— за счет применения физраствора значительно уменьшается риск ТУР-синдрома.
— значительно меньше дизурия в послеоперационном периоде и короче период полного выздоровления пациентов.
— из-за уменьшения возможности термального поражения наружного сфинктера значительно уменьшается количество случаев недержания мочи в послеоперационном периоде.
— утечки электрического тока не происходит, поэтому непреднамеренного ожога тканей уретры не наблюдалось.
3. При объеме простаты 81-250 см 3 выполняют биполярную трансуретральную энуклеацию простаты. Решить задачу эндоскопического радикального удаления простаты с объемом более 80 см 3 при минимальной кровопотере позволяет метод трансуретральной биполярной энуклеации простаты. Этот метод мало эффективен при объеме простаты менее 80 см 3 , так как простата при таком объеме энуклеируется со значительными техническими трудностями, но при объеме более 80 см 3 железа выделяется более свободно, при этом на начальном этапе пересекаются магистральные кровеносные сосуды, что позволяет выполнить данную операцию практически бескровно. Нами отработана методика удаления аденомы данным способом до 250 см 3 с хорошим результатом. Выполнить удаление простаты объемом от 80 до 250 см 3 способом TURis опасно из-за большой кровопотери (это ограничивает урологов при удалении простаты 80-250 см 3 ).
Методика биполярной трансуретральной энуклеации простаты: Для этой операции используется аппарат — биполярный резектоскоп и электрохирургический блок фирмы «OLYMPUS», (рис.1, 2). В резектосоп устанавливается петля для энуклеации простаты (рис.4). Режим резекции — 280-320 Вт, режим коагуляции — 80-120 Вт.
1. Используя обычный петельный электрод для TURis создается круговой надрез в области шейки мочевого пузыря и вокруг семенного бугорка (рис 5.1).
2. Используя стандартную технику петельной резекции разделяем аденому на три блока (правую, левую и среднюю долю), для чего проводим резекцию ткани на 12, 5 и 7 часах условного циферблата. Если средняя доля не выражена — разделяем аденому на две доли, проводя резекцию ткани на 12 и 6 часах условного циферблата (рис.5.2 и 5.3)
3. Меняется TURis электрод на электрод для TUEB. От обнаженной области хирургической капсулы вокруг семенного бугорка выполняется диссекция в проксимальном направлении к шейке мочевого пузыря средней и боковых долей простаты. В процессе диссекции также происходит коагуляция и гемостаз сосудов. Энуклеация железы выполняется тем легче, чем больше объем предстательной железы (рис.5.4, 5.5, 5.6).
4. Удаление энуклеированной аденомы проводим с помощью морцеллятора или обычной петлей для TURis.
В послеоперационном периоде устанавливается катетер в мочевой пузырь на 24-72 часа.
Преимуществами данного метода лечения перед открытой операцией являются:
— отсутствие травматичного разреза передней брюшной стенки и мочевого пузыря.
— минимальная кровопотеря во время операции.
— операция переносится легко пациентами с тяжелой сердечно-сосудистой патологией;
— короткое 24-72 часа нахождение уретрального катетера в мочевых путях уменьшает возможность инфицирования мочевых путей. Анализы мочи нормализуются быстрее.
— Значительно меньше дизурия в послеоперационном периоде и короче период полного выздоровления пациентов.
Клинический пример 2: Больной М., 64 года, поступил 17.08.2009 с диагнозом доброкачественная гиперплазия простаты, сопутствующий диагноз: гипертоническая болезнь. Объем простаты 225 см 3 , по данным урофлоуметриии — инфравезикальная обструкция. 18.08.09 — выполнена операция — трансуретральная энуклеация простаты под спинальной анестезией. Время операции — 3 часа. Кровопотеря во время операции не более 50 мл. Послеоперационный период протекал без особенностей. Уретральный катетер удален через 2-е суток (20.08.09). Пациент мочился свободно, моча чистая, мочу удерживал. 21.08.11 г — пациент чувствовал себя удовлетворительно, жалоб не было, выписан домой (через 3-е суток после операции). При контрольном осмотре через 14 дней после операции жалоб нет, мочеиспускание свободное, без резей, моча чистая. Пациент приступил к работе через 7 дней после операции.
1. Лопаткин Н.А. (ред.) Аденома предстательной железы. 2 изд. М.; 1999.
2. Мартов А.Г., Лопаткин Н.А. Руководство по трансуретральной эндоскопической электрохирургии аденомы простаты. М.: Триада X; 1997; 95-103.
3. Madersbacher S., Marbergerr М. Is transurethral resection of the prostate still justified? Br. J. Urol. Int. 1999; 83: 227-237.
4. Roehrborn С.G. Standard surgical interventions: TUIP/TURP/OPSU. In: Kirby R., McConnell J., Fitzpatrick J. (eds.). Textbook of benign prostatic hyperplasia. Oxford: ISIS; 1996; 341-378.
5. Лопаткин Н.А., Мартов А.Г., Козлов С.А. В кн.: Всероссийское науч. о-во урологов. Пленум: Материалы. Курск; 1993. 112-113.
6. Лопаткин Н.А. Осложнения ТУР предстательной железы и аденомэктомии. В кн.: Лопаткин Н.А. (ред.) Доброкачественная гиперплазия предстательной железы. М.; 1997. 163-167.
7. Мартов А.Г. В кн.: Лопаткин Н.А. (ред.) Доброкачественная гиперплазия предстательной железы. М.; 1997. 151-161.
8. А.Г.Мартов, Д.С.Меринов, С.И.Корниенко, Б.Л.Гущин, Д.В.Ергаков, Э.М. Мустафаев, Е.А.Борисенко. Послеоперационные урологические осложнения трансуретральных электрохирургических вмешательств на предстательной железе по поводу аденомы. Урология 2006; 3: 25-32.
9. Issa MM, Young MR, Bullock AR, Bouet R, Petros JA. Dilutional hyponatremia of TURP syndrome: A historical event in the 21 st century. Urology 2004; 64: 298-301.
10. Patel A., Fuchs G.J., Gutierrez-Aceves J. et al. A prospective randomized double blind study of transurethral resection (TURP) vs. electrovaporization (TUEVAP) of the prostate. Br. J. Urol. 1997; 80 (suppl. 2): 190.
11. Patel A., Fuchs G.J. Transurethral electrovaporization and vapour-resection of the prostate: an appraisal of possible electrosurgical alternatives to regular loop resection. Br. J. Urol. Int. 2000; 85; 202-210.
12. Аляев Ю.Г. Новое направление электрохирургии простаты — Биполярная Трансуретральная Резекция / Ю.Г.Аляев, Рапопорт Л.М., Григорьев Н.А., Цариченко Д.Г., Осадчинская О.А., Фролова Е.А., Еготе А.К. // журнал Здравоохранение. Башкортостана 2005; 3: 265.
13. Мартов А.Г., Меринов Д.С., Борисенко Е.А. Трансуретральная плазмакинетическая резекция и вапоризация — новый метод лечения предстательной железы. Урология 2006; 3: 12-16.
14. Botto Н, Lebret Т, Barre P, Orsoni JL, Herve JM, Lugagne PM. Electrovaporization of the prostate with the Gyrus device. J Endourol 2001; 15: 313-316.
15. Dincel С, Samli MM, Guler C, Demirbas M, Karalar M. Plasma kinetic vaporization of the prostate: Clinical evaluation of a new technique. J Endourol 2004; 18: 293-298.
16. Аляев Ю.Г. Сравнительный анализ осложнений биполярной и монополярной трансуретральной резекции у больных гиперплазией предстательной железы / Ю.Г.Аляев, Рапопорт Л.М., Цариченко Д.Г., Еготе А.К. // журнал мужское здоровье. Материалы 3-ой всероссийской конференции. 18-20 Октября 2006 г. Москва 2006. С.93-94.
17. Севрюков Ф.А., Пучкин А.Б., Крупин В.Н., Чебыкин А.В., Сорокин Д.А., Карпухин И.В., Малинина О.Ю., Зорин Д.Г. Трансуретральная электрохирургия нового поколения (TURis) в лечении заболеваний нижних мочевых путей и простаты. Урология 2007; 3: 28-35.
18. Miki M, Shiozawa H, Matsumoto Т, Aizawa T. Department of Urology, Shinjuku Ishikawa Hospital. Transurethral resection in saline (TURis): a newly developed TUR system preventing obturator nerve reflex. Nippon Hinyokika Gakkai Zasshi. 2003-Nov; 94(7): 671-7.
19. Попов С.В., Бурлака О.О., Вязовцев П.В. Наш опыт выполнения трансуретральной энуклеации доброкачественной гиперплазии предстательной железы. В кн. Второй российский конгресс по эндоурологии и новым технологиям. Материалы конгресса. Москва; 2010, 143-144.
20. Севрюков Ф.А., Сорокин Д.А., Чебыкин А.В., Пучкин А.Б., Карпухин И.В. Трансуретральная энуклеация простаты (TUEB) — альтернатива открытой аденомэктомии. В. кн. Второй российский конгресс по эндоурологии и новым технологиям. Материалы конгресса. Москва; 2010, 149-151.
21. Nakagava K. TUEB Procedures. Japanese Journal of Urological Surgery, 21(6), 783-787, 2008 (in Japanese)
22. Nakagava K. A new minimally invasive medical treatment for prostatic hyperplasia: its current situation and actual practice of the operation; TUEB. Urology View 5; 95-97, 2007 (in Japanese).
Способ выбора тактики эндоскопического лечения доброкачественной гиперплазии предстательной железы, включающий определение объема простаты, в зависимости от которого осуществляют выбор тактики эндоскопического лечения: при объеме простаты до 40 см 3 выполняют трансуретральную биполярную плазматическую вапоризацию простаты; при объеме 40-80 см 3 — биполярную трансуретральную резекцию простаты в физиологическом растворе; при объеме 81-250 см 3 — трансуретральную энуклеацию простаты биполярной петлей; при объеме более 250 см 3 — открытую операцию.
Удаление аденомы простаты
 Предстательная железа удаляется в следующих случаях.
Предстательная железа удаляется в следующих случаях.
- Начиная с 2 стадии аденомы.
- Объём простаты более 70 см3
- Количество застойной мочи больше 50 мл.
- Ночное недержание.
- Кровь в моче.
- Повышенное количество эритроцитов в урине.
- Аденома приводит к оттёку простаты.
- Другие показания согласно проведённым исследованиям.
Подготовка к проведению операции
Независимо от вида операции необходимо выполнить следующие подготовительные действия.
- Пройти эндоскопическую диагностику простаты.
- Сдать анализы крови на наличие инфекционных или вензаболеваний, а также пройти электрокардиограмму, сдать анализ «секрет простаты».
- За 12 часов до операции не есть и не употреблять жидкости.
- В течение 3 дней не вступать в половые контакты.
- За 7 дней не принимать гормональных и других препаратов, задерживающих в организме жидкость и нарушающих кровяное давление.
- За сутки не подвергать организм интенсивным физическим нагрузкам.
- Другие действие – индивидуальные для конкретной клиники.
Как проходит процедура
Различают 3 метода хирургического удаления аденомы простаты.
ТУР простаты
 Трансуретральная резекция ТУР – самый распространённый на сегодня метод. Через уретру вводится резектоскоп. Доброкачественное образование удаляется петлёй. Сосуды прижигаются электротоком. Второе название – копулятивный метод.
Трансуретральная резекция ТУР – самый распространённый на сегодня метод. Через уретру вводится резектоскоп. Доброкачественное образование удаляется петлёй. Сосуды прижигаются электротоком. Второе название – копулятивный метод.
Преимущества.
- Возможность частичного удаления предстательной железы.
- Короткий реабилитационный период.
- Не затрагиваются нервные окончания, отвечающие за эректильную функцию.
- Высокий шанс сохранить репродуктивную функцию.
- Сравнительно низкая стоимость.
- Возможно применение спинального наркоза – меньшая нагрузка на сердце. Меньше противопоказаний, связанных с возможностью применения общего наркоза.
Недостатки.
- Травмы уретры.
- Сравнительно низкая точность эндоскопа.
- Рубцевание мягких тканей, что приводит к застоям секрета.
- Чем больший участок железы нужно удалить, тем дольше проходит операция – за 1 проход удаётся удалить фрагмент, который может выйти через уретру. Если продолжение действия анестезии может привести к негативным последствиям – ТУР делят на 2, а иногда на 3 этапа. Следующий этап проводят на ранее, чем через 5 дней после предыдущего.
- Вероятность ретроградной эякуляции (заброс семени в мочевой пузырь) составляет 80%.
Трансвезикальная аденомэкто
 На долю открытого метода приходится менее 3% от всех операций по удалению аденомы. Однако только Трансвезикальная аденомэктомия применяется, если образование перерождается в карциному. Более 30% аденокарцином перерождаются в раковое образования 2 стадии.
На долю открытого метода приходится менее 3% от всех операций по удалению аденомы. Однако только Трансвезикальная аденомэктомия применяется, если образование перерождается в карциному. Более 30% аденокарцином перерождаются в раковое образования 2 стадии.
Делается разрез на перианальной области под мочевым пузырём. Удаляется образование, а при перерождении или подозрении на оное – прилегающие ткани 5 мм.
Преимущества.
- Возможность проведения всех действий в 1 этап.
- Операционное поле больше чем у других методов.
- Низкая вероятность рецидивов.
- Сравнительно низкая стоимость.
- Не травмирует просвет уретры.
- Много осложнений.
- Противопоказания также касаются общего наркоза.
- Длительный реабилитационный период.
- Низкая точность выполнения.
Лазерная вапоризация
Лазерная вапоризация – эндоскопический метод с возможностью визуального наблюдения за ходом операции. Аденома удаляется без рассечения мягких тканей. Необходимый участок выпаривается мощным лазерным лучом. Одновременно проводится коагуляция.
Преимущества.
- Прилегающие ткани не удаляются.
- Минимальный риск постоперационных кровотечений.
- Малая длительность операции и реабилитационного периода.
- Высокая точность выполнения.

Недостатки.
- Высокая стоимость.
- Возможно проведение в несколько этапов.
- Нужна высокая квалификация хирурга и дорогостоящее оборудования.
- Высокий риск утраты потенции.
Реабилитационный период
Самый длительный период нахождения в стационаре после трансвезикальной простатэктомии – без осложнений 5-7, а при возникновении внештатных ситуаций до 15 дней. После ТУР простаты выписывают через 2-5 дней. Лазерная вапоризация проводится без помещения пациента в стационар, а при осложнениях до 3 дней.
После удаления аденомы простаты также необходимо.
- Не принимать алкоголь 2-3 месяца. Повышение артериального давления может привести к разрыву сосудов. Исключение Лазерная вапоризация. При Лазерной – 7-10 дней.
- Избегать переохлаждения на протяжении 6 месяцев, не зависимо от вида.
- Не подвергать организм интенсивным физическим нагрузкам: 20-30 лет, масса тела 60-80 кг 6-8 месяцев; 30-40 – масса 60-90 кг 1-1,5 года; 40-70 – масса 60-120 кг – 1,5-2 года. Независимо от возраста, при массе 40-60 кг – более 2 лет. Под интенсивными физическими нагрузками следует понимать подъём предметов массой свыше 5 кг.
- На протяжении 2 месяцев не принимать вещества, провоцирующие резкие скачки кровяного давления, повышающие общий тонус организма.
- От курения желательно воздержаться: при открытой простатэктомии – 4-7 дней; ТУР – 2-3 дня; при лазерной — 24 часа.
- Нежелательно употреблять напитки, провоцирующие обильное мочеиспускание на протяжении 2 недель, независимо от вида.
Существующие противопоказания
Нельзя оперировать при следующих отклонениях.
 Сахарный диабет – можно лазером.
Сахарный диабет – можно лазером.- Воспалительные процессы.
- Нагноения – высокая вероятность развития гангрены или сепсиса крови. При любой анестезии – резкие перепады давления.
- Если гемоглобин ниже 50.
- Инфекционные заболевания.
- Анкилоз тазобедренных суставов – невозможность согнуть ноги для оптимального прохождения эндоскопа.
- Заболевания, приводящие к сужению просвета уретры – только для эндоскопических видов.
- Если есть угроза стремительного развития злокачественного образования. При раке, сначала проводится операция по удалению злокачественной, а затем доброкачественной опухоли в перерыве между курсами химиотерапии.
Возможные осложнения
При открытой операции, вероятность осложнений выше, чем после ТУР и лазерной.
- Недержание мочи до 3 недели.
- Инфаркт или инсульт, в зависимости от того, какой сосуд пострадал при сильном выбросе адреналина в кровь или кровоизлияния.
- Лёгочная эмболия при резком повышении венозного давления. После нормализации оного возможны тромбы в венах.
 Гормональный дисбаланс из-за повреждения семенных протоков и или нарушения кровоснабжения яичек. В последнем случае – только из-за низкой квалификации хирурга.
Гормональный дисбаланс из-за повреждения семенных протоков и или нарушения кровоснабжения яичек. В последнем случае – только из-за низкой квалификации хирурга.- Ретроградная эякуляция (заброс спермы в мочевой пузырь) без потери эректильной функции – ТУР простаты.
- Потеря эректильной функции, если задеты соответственные нервные пучки – лазерная, открытая.
- Раздражение уретры – сильные боли при мочеиспускании на протяжении 3-4 недели, после эндоскопических операций.
- Нейрогенный мочевой пузырь – гиперрефлекторный или гипорефлекторный, в зависимости от нарушения иннервации.
- Рецидивы не более 2% при эндоскопических и менее 1% после открытой.
Стоимость операций
Основные факторы, влияющий на расценки – форма собственности и известность учреждения. В частной клинике в 3-5 раза дороже, чем государственной больнице. Причём квалификация хирургов в частных клиниках не всегда выше, чем в государственных. Это же касается и размера населённого пункта. Но найти госбольницу, где сделают лазерную вапоризацию на надлежащем уровне крайне сложно.
Средние цены на операции по удалению аденомы простаты в РФ.
- ТУР простаты 50000 руб.
- Открытая аденомэктомия – 55000 руб.
- Лазерная вапоризация от 60000 руб.
Источники: http://clinica-urology.ru/osnovnye-napravleniya-deyatelnosti/vse-vidy-endoskopicheskogo-lecheniya-giperplazii-predstatelnoy-zhelezy-transuretralnaya-elektrorezek/, http://www.findpatent.ru/patent/246/2469673.html, http://4bro.club/bolezni/predstatelnaya-zheleza/udalenie-adenomy-prostaty.html












































