Что такое нейрогенный мочевой пузырь и как проходит его лечение у женщин?

Данная патология встречается нередко и чаще всего является следствием перенесенных ранее тех или иных заболеваний.
В основе болезни – целая группа состояний, которые приводят к повреждению того участка нервной системы, который контролирует функцию мочевого пузыря.
Такое состояние бывает у неврологических больных. В этой статье рассмотрим лечение нейрогенного мочевого пузыря у женщин и мужчин, а так же возможные осложнения заболевания.
Нейрогенная дисфункция мочевого пузыря – что это такое?
Мочевой пузырь человека отвечает за несколько процессов в организме: скопление мочи, удерживание и ее удаление. Уже начиная с 4х-летнего возраста человек способен сознательно контролировать мочеиспускание с помощью нервной системы.
Под воздействием патогенных микроорганизмов или при врожденной патологии происходит нарушение какой-либо функции мочевого пузыря, нервных импульсов, которые связывают головной мозг и этот орган. Так возникает нейрогенная дисфункция мочевого пузыря.
В Международной классификации болезней (МКБ-10) стоит под кодом N31.2 Нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках.
Болезнь протекает в трех стадиях: легкой, средней и тяжелой. Есть и другая классификация.

Нейрогенный мочевой пузырь делят на три типа:
- Гипоактивный (гипорефлекторный). Виной всему в этом случае – нарушение нервной системы, которое в полной мере локализуется в зоне копчика. Проявляется это частичной атрофией ответственных за мочеполовую систему мышц. Из-за недостаточного их сокращения больной не может нормально мочиться. Как итог: мочевой пузырь растягивается, человек больше не может сдерживать мочеиспускание;
- Гиперактивный. В результате изменений в головном мозге мышцы мочевого пузыря становятся чрезмерно активными. Как следствие моча не может хоть на какое-то время задержаться в организме;
- Арефлекторный. Также происходит накопление большого количества мочи, но человек не может опорожнить мочевой пузырь. Это серьезный тип болезни, приводящий к хроническому недержанию мочи и осложнениям.
Нейрогенная дисфункция мочевого пузыря – частая причина психоэмоциональных расстройств у женщин и мужчин.
Причины патологии
У расстройства мочеиспускания множество причин. Иногда заболевание имеет врожденный характер, иногда это следствие других недугов.
Часто виновником становится длительно существующий психоэмоциональный фактор. Замечено, что к нейрогенной дисфункции мочевого пузыря склонны люди тревожные, мнительные, с «подвижной» нервной системой.
Основными причинами, приводящими к данному расстройству являются:
-
Врожденные поражения головного или спинного мозга;

При длительно протекающих инфекциях мочевого пузыря могут возникнуть изменения в сфинктере, что приведет к дисфункции.
Также любое хроническое заболевание мочеполовой системы, будь то цистит или пиелонефрит – фактор риска заполучить нейрогенный мочевой пузырь.
Симптомы и признаки
В зависимости от стадии и течения заболевания больной может чувствовать как легкий дискомфорт, так и массу болезненных ощущений.
При легком проявлении недуга человек будет страдать только от ночного недержания мочи, тогда как при тяжелом расстройстве может наступить полное атрофия мышц, обеспечивающих работу мочевого пузыря.
Если диагностирована гиперактивная форма мочевого пузыря, то симптомы могут быть следующие:
- Учащенное мочеиспускание при малом количестве выделяемой жидкости;
- Выраженность симптомов в ночное время суток;
- Резкие приступы недержания мочи;
- Неприятные ощущения в тазовой области
Гипоактивный мочевой пузырь характеризуется слабым мочеиспусканием, позывы присутствуют, но человек не может полностью опорожниться.
При сильном наполнении мочевого пузыря нередки случаи спонтанного выделения мочи. Гипоактивный мочевой пузырь может привести к полной закупорке мочеиспускания.
Диагностика
 Диагностикой и лечением нейрогенной дисфункции мочевого пузыря занимается врач-уролог. У женщин заподозрить патологию может гинеколог. Сначала врач собирает анамнез, подробно расспрашивает пациента о беспокоящих признаках.
Диагностикой и лечением нейрогенной дисфункции мочевого пузыря занимается врач-уролог. У женщин заподозрить патологию может гинеколог. Сначала врач собирает анамнез, подробно расспрашивает пациента о беспокоящих признаках.
Больному придется вести дневник количества мочеиспусканий, чтобы доктор смог определить форму заболевания.
После этого назначается ряд лабораторных и функциональных исследований:
- Общий анализ крови;
- Биохимический анализ крови на ряд показателей: мочевина, креатинин, мочевая кислота, общий белок, С-реактивный белок;
- Общий анализ мочи;
- Анализ мочи по Нечипоренко;
- Анализ мочи по Зимницкому;
- Узи почек;
- Узи мочевого пузыря.
При болезнях почек, таких как гидронефроз назначают цистографию, а также цистометрию.
С помощью этих исследований врач может определить степень поражения мочевого пузыря, какова продолжительность задержки мочеиспускания, оценить сам мочевой пузырь, его объем и вместимость.
В некоторых случаях необходимо МРТ – исследование, например, при явном неврологическом заболевании и при поражениях спинного или головного мозга. К дополнительным методам исследования относится нейросонография, ЭЭГ. Это помогает более точно определить причину заболевания.
А как лечить нейрогенный мочевой пузырь у детей — читайте в статье по ссылке.
Лечение патологии
Лечение нейрогенной дисфункции мочевого пузыря у взрослых всегда проводится комплексно. Главная задача специалистов – нормализовать мочеиспускание, не дать инфекции задержаться в организме.
В силу разнообразия причин, которые приводят к недугу, к терапии нейрогенного мочевого пузыря часто прибегают к помощи психолога и невролога.
Лечение заболевания включает в себя:

Лечебная физкультура зарекомендовала себя как действенный способ избавления от недержания мочи, ведь комплекс упражнений укрепляет мышцы таза, мочевого пузыря.
Психотерапия – отдельный метод помощи при нейрогенной дисфункции мочевого пузыря. Вне зависимости от причины возникновения патологии, эта болезнь очень мешает больному общаться, работать, просто жить. Поэтому помощь психолога здесь необходима.
Оперативное вмешательство – крайний способ лечения недуга, применяется редко и в очень тяжелых случаях, например, при злокачественной опухоли.
Во время лечения пациент должен соблюдать питьевой режим, ограничив потребление жидкости, а также соленой пищи. Может быть назначена специальная диета, которая должна быть оговорена с врачом.
Особенности лечения при беременности
При возникновении у беременной женщины патологии мочевого пузыря врач прописывает схему лечения только после обследования будущей мамы у невролога и психотерапевта.
Терапия стандартная, правда препараты подбираются с учетом вида заболевания и состояния женщины.
Это могут быть антибиотики («Метронидазол», «Трихопол»), физиотерапия (подбирается индивидуально) и комплекс упражнений из ЛФК (также по показаниям).
Кроме того, назначаются успокоительные препараты и витаминные комплексы.
Возможные осложнения
 Если нейрогенную дисфункцию мочевого пузыря не лечить, то это может привести к серьезным проблемам со здоровьем.
Если нейрогенную дисфункцию мочевого пузыря не лечить, то это может привести к серьезным проблемам со здоровьем.
Потому что это заболевание чаще всего – следствие основного, хронического недуга, существующего у человека. Нейрогенный мочевой пузырь может привести к неврозам, часто тяжелым, вплоть до возникновения депрессии.
Такая болезнь грозит пациенту воспалением почек, циститом у женщин, почечной недостаточностью.
Однако, если патологию правильно и вовремя лечить, то прогноз чаще всего благоприятный.
Меры профилактики включают в себя вовремя лечить основное заболевание, профилактические осмотры у врача, избегание стрессовых ситуаций.
Подробнее о заболевании можно узнать из видео ниже:
Комбинированная терапия больных аденомой предстательной железы и гиперактивным мочевым пузырем
В, А. Макашов, Л. А. Ходырева, А. А, Дударова, А. Ю. Альбицкая
Городская клиническая урологическая больница № 47 (главный врач — доктор мед. наук В. А. Максимон)
Департамента здравоохранения Москвы
Автор для связи: В. А. Максимов — гл. уролог Департамента здравоохранения Москвы: тел. (499) 163-42-90
В последние годы отмечается повышенный интерес к терапии учащенного и ургентного мочеиспускания, вызванный значительной распространенностью гиперактивного мочевого пузыря (ГМП). Доказанным фактом считается прогрессивный рост заболеваемости ГМП у мужчин с увеличением возраста. М-холинолитики являются наиболее эффективными в лечении симптомов ГМП, однако у пожилых пациентов на фоне аденомы предстательной железы (АПЖ) и сопутствующих заболеваний существует риск развития острой задержки мочеиспускания и выраженных побочных эффектов. В статье представлен опыт применения комбинированной терапии М-холинолитиком и b-адреноблокатором у 30 пациентов пожилого возраста с АПЖ и ГМП. Полученные результаты свидетельствуют о достаточной эффективности терапии, отсутствии осложнений при своевременном контроле уровня остаточной мочи в течение 3 мес. Комбинированная терапия М-холинолитиком и b-адреноблокатором достоверно снижала частоту дневных мочеиспусканий и улучшала накопительную функцию мочевого пузыря; способствовала повышению качества жизни, снижению количества проблем, связанных с уходом за собой, с подвижностью и привычной повседневной деятельностью.
Ключевые слова: аденома предстательной железы, гиперактивный мочевой пузырь, комбинированная терапия, толтеродин,
Введение. Гиперактивный мочевой пузырь (ГМП) — клинический синдром с симптомами учащенного и ургентного мочеиспускания с или без ургентного недержания мочи и ноктурии J ], 2]. В его основе лежит гиперактивность детрузора нейрогенного или идиопатического характера [3]. Учащенные позывы на мочеиспускание и ургентное недержание мочи, связанные с гиперактивностью детрузора, наблюдаются у пациентов с аденомой предстательной железы (АПЖ) в 40—70% случаев [4, 5].
Увеличение размеров предстательной железы при развитии АПЖ приводит к гиперактивности детрузора вследствие ишемии |6| и холинергиче-ской денервации детрузора [7], увеличению содержания коллагеновых волоком |8] и изменениям электропроводности и метаболизма его гладкомы-шечных клеток [9].
Международный научный комитет по оценке и лечению симптомов со стороны нижних мочевыводящих путей у мужчин старше 60 лет в качестве препаратов первой линии рекомендует комбинированную терапию а-адреноблокаторами (а-АБ) и М-холинолитиками [10]. Известно, что терапия а-АБ приводит к уменьшению выраженности симптомов обструктивного мочеиспускания, но при этом гиперактивность мочевого пузыря может сохраняться и ухудшать качество жизни пациентов с АПЖ [11].
На сегодняшний день во многих странах мира толтеродин — один из наиболее часто назначаемых М-холинолитиков при ГМП. Международная программа клинических исследований толтеродина является одной из самых обширных [12—14].
В 1997 г. появились первые сведения о результатах доклинического применения толтеродина. Впервые в эксперименте на морских свинках и крысах была продемонстрирована его избирательность в отношении рецепторов мочевого пузыря [15]. Выраженное влияние толтеродина на функцию мочевого пузыря было подтверждено на здоровых добровольцах. Применение препарата в дозировке от ] до 2 мг приводило к снижению частоты мочеиспусканий, эпизодов неудержания мочи, увеличению объема мочеиспускания [16]. В 200) г. американскими учеными впервые доказана эффективность и безопасность применения толтеродина в педиатрической практике [17]. Толтеродин не приводит к расширению верхних мочевыводящих путей у «обструктивных» мышей, снижает пороговое и максимальное давление, подавляет спонтанную активность детрузора мочевого пузыря [18]. В литературе опубликованы единичные хорошо организованные проспективные исследования применения М-холинолитиков после неудачной монотерапии а-АБ у пациентов с АПЖ и ГМП.
Однако проведенные международные клинические исследования комбинированного использования а-АБ и М-холинолитиков имеют различные критерии включения пациентов и дизайн.
Роль антимускариновых препаратов при лечении симптомов нижних мочевыводящих путей, связанных с АПЖ, еще недостаточно изучена.
В связи с этим мы оценили эффективность и переносимость толтеродина при лечении мужчин с АПЖ, у которых терапия а-АБ была достаточно эффективной.
Материалы и методы. Проанализированы данные обследования, лечения и динамического наблюдения за 30 больными с диагнозом АПЖ. ГМП в возрасте от 52 до 79 лет (средний возраст 61 ± 4,7 года). В связи с недостаточной эффективностью предыдущей терапии (более I мес) селективными а-АБ пациентам дополнительно был назначен М-холинолитик толтеродин (уротол; «Zentiva», Чешская Республика) по 2 мг 2 раз в день в течение 3 мес.
Самостоятельно прекратили прием препарата и выбыли из исследования 3 (10%) пациента в связи с развившимися ожидаемыми побочными эффектами: сухость во рту, запоры.
Среди сопутствующих заболеваний наблюдались артериальная гипертензия — у 24 (88,9%) больных, компенсированный сахарный диабет 2-го типа — у 2 (7,4%), травма головы и позвоночника в анамнезе — у 7 (25,9%) пациентов.
План обследования предусматривал опрос, анкетирование, физикальный осмотр, ультразвуковое исследование органов мочеполовой системы, определение объема мочевого пузыря и остаточной мочи, урофлоуметрию с определением максимальной скорости мочеиспускания (Qmujt), микроскопию секрета простаты, бактериологическое исследование мочи, исследование венозной крови на простатспецифический антиген (ПСА) (табл. 1).
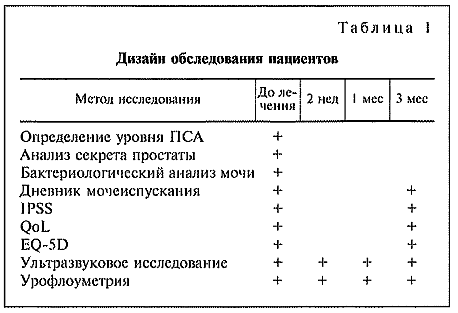
Симптомы накопления и опорожнения мочевого пузыря оценивали с помощью опросника 1PSS (Международная шкала оценки симптомов со стороны предстательной железы), качество жизни пациентов вследствие нарушения мочеиспускания — по шкале QoL и EQ-5D.
Опросник EQ-5D является неспецифичным по нозологиям, позволяет оценить влияние заболеваний на подвижность больного; возможность ухода за собой, осуществления повседневной деятельности, а также возникновения боли и дискомфорта, симптомов тревоги—депрессии. В каждой из рубрик пациент отмечал одну из трех степеней влияния заболевания на качество жизни: максимальную, среднюю или отсутствие влияния. При анализе данных наибольшее внимание мы уделяли категориям «боль/дискомфорт», «привычная повседневная деятельность» и «тревога/депрессия». Данная шкала позволяет в цифровом выражении оценить динамику самооценки состояния здоровья пациента.
Дневник мочеиспусканий пациенты заполняли в течение 3 дней, указывая объем выпитой и выделенной жидкости, частоту мочеиспусканий, эпизоды неудержания мочи.
Критерии включения: оценка по шкале 1PSS 12 баллов и более, по шкале QoL 3 балла и более, количество мочеиспусканий в сутки 8 раз и более, наличие ночной поллакиурии 2 раза и более и неудержание мочи хотя бы 1 эпизод в сутки; отсутствие воспалительных изменений в мочеполовых органах и расширения верхних мочевыводящих путей, уровень ПСА менее 4 нг/мл, Qm!iX более 10 мл/е, количество остаточной мочи до 100 мл; толщина стенки мочевого пузыря, измеряемая в трех проекциях, 5 мм и более.
Критерии исключения: глаукома, миастения, язвенный колит, мегаколон, декомпенсированный сахарный диабет, запоры, оперативные вмешательства на предстательной железе, острая и хроническая задержка мочеиспускания, выраженная инфравезикальная обструкция, невропатии, онкологические заболевания.
Результаты и обсуждение. В настоящее время дорогостоящие инвазивиые методы диагностики ГМП (комплексное уродинамическое исследование) необязательны для проведения эффективного лечения 119, 20]. Признаки ГМП у пациентов в основном можно оценивать с помощью дневника мочеиспусканий.
В нашем исследовании частота дневных мочеиспусканий уменьшилась с 8 до 6,9 (р 0,05). Таким образом, при приеме толтеродина в составе комбинированной терапии в течение 3 мес достоверно изменялась только частота дневных мочеиспусканий. Отсутствие значительного изменения частоты ночной поллакиурии связано, возможно, с более сложными этиопатогенетическими причинами иоктурии |211, которые требуют дальнейшего изучения.
Учитывая длительный анамнез заболевания и возраст пациентов, зафиксированное изменение частоты мочеиспусканий и неудержания мочи были значимы для этой группы и оценивались как клиническое улучшение.
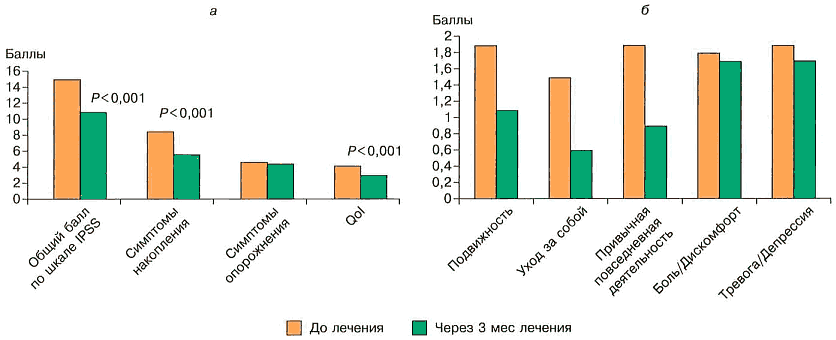
J. JoIIeys и соавт. [22] показали, что на качество жизни мужчин наибольшее влияние оказывают симптомы накопления и ургентности, а не симптомы опорожнения мочевого пузыря. Это в первую очередь необходимо учитывать при лечении данной группы пациентов. Анализ полученных результатов показал, что исчезновение эпизодов неудер-жаиия мочи в большей степени повышает качество жизни пациентов (см. рисунок, а).
Анализ ответов по опроснику EQ-5D показал, что количество проблем, связанных с уходом за собой и с подвижностью и привычной повседневной деятельностью, достоверно изменилось на фоне проводимой терапии. В категориях «тревога/депрессия», «боль/дискомфорт» мы отметили только тенденцию к снижению показателей (см. рисунок, б).
При динамическом наблюдении в течение 3 мес достоверных изменений показателя Qmax и объема остаточной мочи у пациентов, принимавших комбинированную консервативную терапию, выявлено не было (табл. 2).

Изменения суммы баллов по шкалам IPSS, QoL (й) и качества жизни пациентов (по опроснику EQ-5D; б — на фоне комбинированного лечения.
Данные об эффективности и переносимости толтеродина опубликованы в нескольких зарубежных исследованиях [23]. Наши результаты демонстрируют достоверную клиническую эффективность и хорошую переносимость терапии толтеродином по 2 мг 2 раза в день в сочетании с а-АБ. По всей видимости, причиной недостаточной эффективности а-АБ у пациентов может быть наличие идеопатического ГМП и отсутствие инфравезикальной обструкции, обусловленной АПЖ [24]. а-АБ не оказывают прямого влияния на сократимость детрузора, поэтому дополнительный прием толтеродина у этих мужчин увеличивает накопительную емкость детрузора и снижает его гиперактивность [25]. При динамическом контроле ни у одного пациента не отмечено расширение верхних мочевыводящих путей и развития острой задержки мочеиспускания, которые наблюдались в аналогичных исследованиях с частотой от 1 до 3%. В исследовании [26] на фоне комбинированной терапии а-АБ и М-холинолитиками зафиксированы единичные случаи нарастания объема остаточной мочи, что потребовало прекращения терапии. Авторы предполагали, что данный эффект связан с дозировкой М-холинолитика, который может приводить к развитию медикаментозно-индуцированной декомпенсации детрузора. В то же время прием минимальных доз сопровождается клиническим эффектом и меньшей частотой побочных эффектов [27]. 2 (7,4%) пациентам была уменьшена дозировка препарата до 2 мг 1 раз в сутки в связи с выраженной сухостью во рту и сонливостью.
Толтеродин обладает более низкой липофильностью, чем оксибутинин, что уменьшает вероятность его проникновения через гематоэнцефалический барьер и снижает частоту когнитивных нарушений у пациентов пожилого возраста [28].
Выраженных побочных эффектов в нашем исследовании не зарегистрировано: сухость во рту отмечали 12 (44,4%) пациентов, запоры — 3 (11,1%),
головокружение и головную боль — 2 (7,4%), нарушение аккомодации — 1 (3,7%) пациент.
Заключение. Анализ данных показал, что применение толтеродина в комбинации с а-АБ у мужчин с АПЖ и ГМП улучшает его накопительную функцию, снижает частоту мочеиспускания и значительно повышает качество жизни пациентов. Причины недостаточной эффективности монотерапии а-АБ у пациентов с АПЖ и ГМП до конца не изучены. В связи с этим необходимо продолжить исследования, в которых будут четко определены критерии отбора пациентов в зависимости от объема остаточной мочи и предстательной железы, от максимальной скорости мочеиспускания; риск развития ретенции верхних мочевыводящих путей, а также оптимальные дозы препаратов.
Антигомотоксическая терапия при нейрогенной дисфункции мочевого пузыря
Нейрогенная дисфункция мочевого пузыря (НДМП) — собирательное понятие, объединяющее большую группу нарушений его резервуарной и эвакуаторной функции, которые развиваются вследствие поражения механизмов регуляции мочеиспускания различного генеза и на разли
Neurogenic dysfunction of bladder (NDB) is a collective notion which combines a great number of disorders in its reservoir and evacuation function which develops as a result of affection of urination regulation mechanisms of different genesis at different levels. Functional correction of NDB must be directed to the optimisation of metabolism in organism and support of functional condition of organs responsible for homotoxin evacuation.
Нейрогенная дисфункция мочевого пузыря (НДМП) — собирательное понятие, объединяющее большую группу нарушений его резервуарной и эвакуаторной функции, которые развиваются вследствие поражения механизмов регуляции мочеиспускания различного генеза и на различном уровне (корковые, спинальные центры, периферическая иннервация) [2]. Нарушения в рефлекторной дуге «кора головного мозга — мочевой пузырь» (МП) могут быть органического или функционального характера. При обследовании большинства больных анатомический дефект в нервной системе, как правило, не обнаруживается, что позволяет говорить о функциональном характере НДМП.
Согласно литературным данным [3], причинами функциональных расстройств акта мочеиспускания и уродинамики являются:
- несинхронное созревание систем регуляции акта мочеиспускания;
- дисфункция вегетативной нервной системы (ВНС);
- дисфункция нейроэндокринной регуляции МП;
- нарушение чувствительности рецепторов МП;
- нарушение биоэнергетики детрузора.
При этом ведущая роль принадлежит гипоталамо-гипофизарной недостаточности с задержкой созревания высших центров вегетативной регуляции нижнего отдела мочевого тракта и гормональной регуляции. По-видимому, долгосрочная нейроэндокринная регуляция функции МП тесно связана с регуляцией процессов обмена в организме и в особенности с регуляцией водно-солевого обмена гипоталамо-гипофизарной областью головного мозга и ВНС. Регуляторной роли ВНС принадлежит важное, если не решающее, значение в поддержании постоянства внутренней среды организма, т. е. гомеостаза [1]. Ее роль тесно переплетается с эндокринной регуляцией гомеостаза, особенно это касается действия половых гормонов.
Учитывая преимущественное представление в клетках МП нервных окончаний парасимпатического отдела ВНС, проявления НДМП связаны в основном с нарушением контроля функций МП со стороны парасимпатического отдела ВНС. Считается, что, несмотря на присутствие в клетках МП нервных окончаний симпатического отдела ВНС, нарушения в симпатической иннервации не приводят к выраженным нарушениям мочеиспускания [1].
Регулирующая роль ВНС в процессах метаболизма тесно связана также с иммунной системой через систему цитокинов, к которым относятся интерлейкины, лимфокины, монокины, интерфероны и ростовые факторы [4]. Цитокины способствуют обмену информацией между клетками иммунной, гормональной и нервной систем. По-видимому, особенности обменных процессов в организме нарушают процессы обмена информацией, осуществляемой цитокинами, и ослабляют иммунологическую защиту организма. Это приводит к снижению устойчивости организма к инфекционным агентам и на уровне мочеполовой системы манифестирует в виде пиелонефрита, цистита, уретрита, вульвовагинита.
Больные с НДМП функционального характера наиболее часто впервые обращаются к урологу или нефрологу, так как в клинике преобладает нефроурологическая симптоматика в виде нарушений акта мочеиспускания, которые проявляются в виде гипер- или гипорефлекторного мочевого пузыря.
Гипорефлекторный тип МП проявляется редкими мочеиспусканиями с ослаблением или отсутствием позыва, увеличением объема выделенной мочи, иногда недержанием мочи по типу парадоксального недержания.
Гиперрефлекторный МП проявляется усилением позыва на мочеиспускание, поллакиурией, дизурией, часто дневным и/или ночным недержанием мочи. У большинства больных нарушения акта мочеиспускания проявляются как гиперрефлекторный мочевой пузырь. Как правило, у больных с НДМП выявляются различные жалобы на дисфункцию желудочно-кишечного тракта и гепатобилиарной системы, а также головные боли по типу мигренеподобных, нарушения сна, кардиологические жалобы, различные поведенческие отклонения. У большинства больных с этой патологией по данным УЗДГ определяются сосудистые нарушения в головном мозге и вертебробазилярной области, а также нарушения периферического кровообращения. У части детей присутствует аллергический компонент с кожными проявлениями, сезонным обострением симптоматики со стороны ЛОР-органов и эпизодами астматического бронхита. По-видимому, такая взаимосвязь осуществляется через влияние гистамина, рецепторы к которому обнаружены на мембранах мышечных клеток МП, а также с недостаточной активностью гистаминазы, синтезируемой в почках и расщепляющей гистамин.
Материалы и методы исследования
Проведенные нами исследования у более чем 100 детей с признаками НДМП позволили диагностировать функциональный характер НДМП.
Диагностика основывалась на данных УЗИ органов брюшной полости и мочеполовой системы с обязательным определением объема МП до и после акта мочеиспускания, урофлюорометрии. По показаниям у части больных была проведена экскреторная урография, цистография и цистоскопия. Лабораторные исследования включали исследование утренней порции мочи общей и из средней струи, определение кишечной и мочевой флоры, при необходимости исследование мазков из уретры и влагалища, проведение полимеразной цепной реакции на выявление хламидий, уреаплазм и цитомегаловируса. Определялась функция почек по данным пробы Зимницкого и клиренсовыми методами. Определялся электролитный состав крови и мочи. В суточной моче определялись ферменты — холинэстераза и лактатдегидрогеназа, щелочная фосфатаза, мочевая кислота, оксалаты, цистин, антикристаллообразующая способность мочи, тест на перекиси и кальцифилаксию. У большинства больных проведено УЗДГ сосудов шеи и головного мозга, электроэнцефалография, ЭХО-графия мозга.
Результаты исследований
Проведенные исследования показали, что у 80% детей диагностировался гиперрефлекторный МП и только у 20% — гипорефлекторный МП. Необходимо подчеркнуть, что больные с гипорефлекторным МП, как правило, активно не предъявляли жалоб на нарушения акта мочеиспускания и признаки гипорефлекторного МП в основном диагностировались по данным УЗИ и урофлюорометрии. У 2/3 больных определялись нарушения того или иного вида солевого обмена, что проявлялось в виде повышенной экскреции с мочой кальция, оксалатов, уратов, фосфатов, снижения антикристаллобразующей способности мочи с появлением в моче кристаллов солей, положительные тесты на кальцифилаксию и присутствие перекисей в моче. Таким образом, диагностировался симптомокомплекс метаболических нарушений с формированием дисметаболической нефропатии с НДМП.
Нарушения уродинамики, кровообращения и присоединение метаболических нарушений на фоне изменений рН мочи способствуют присоединению инфекции мочевых путей по типу цистита, уретрита и вульвовагинита, которые определялись у 1/3 больных.
У взрослых больных основной причиной НДМП были инфицирование урогенитальной системы и формирование мочекаменной болезни. У большинства этих больных выявлены те или иные нарушения кровообращения в вертебробазилярной области, сосудах головного мозга, по типу ангиоспазма, и нарушения венозного оттока. У части больных отмечались отклонения со стороны эндокринной системы в виде гипотиреоза, узлового зоба, климактерического синдрома у лиц женского пола. У мужчин выявлялись признаки простатита, а несколько больных имели аденому простаты I степени.
Электропунктурная диагностика по методу Фолля, проведенная нами более чем у 100 больных с жалобами на боли в животе и пояснице, на отклонения в акте мочеиспускания, головные боли, повышенную утомляемость, проявления аллергии, выявила различные сочетанные отклонения со стороны органов и систем в зависимости от преимущественной иннервации тем или иным отделом вегетативной нервной системы.
При диагностике биологически активных точек (БАТ) МП, как правило, выявлялись повышение или снижение активности БАТ тела МП, мочепузырного треугольника, пузырного сплетения, дна, шейки и сфинктера МП. Как правило, эти отклонения сочетались с изменениями активности в БАТ почек, уретры и органов половой системы. У части больных отмечались отклонения в БАТ щитовидной, паращитовидной желез, гипоталамо-гипофизарной области, надпочечников и тимуса.
Проведенные нами исследования позволяют предполагать, что в основе выявленных метаболических нарушений лежат конституционально-генетические особенности процессов метаболизма в организме, сопровождающиеся усилением процессов катаболизма и приводящие к возникновению эндогенного «метаболического» стресса. Развитие НДМП является проявлением недостаточной адаптации почек и МП к продуктам или гомотоксинам «метаболического» стресса, выводимых из организма через мочевую систему.
В свете вышеизложенного коррекция НДМП функционального характера должна быть направлена на оптимизацию обменных процессов в организме и поддержку функционального состояния органов, ответственных за выведения гомотоксинов. Комплекс терапевтических мероприятий должен включать:
1) коррекцию дисбактериоза и ликвидацию нарушений со стороны желудочно-кишечного тракта, гепатобилиарной системы и поджелудочной железы;
2) лечение инфекции мочевых путей с коррекцией и поддержанием нейтрального рН мочи;
3) коррекцию вегетативной нервной регуляции МП;
4) коррекцию нейроэндокринной регуляции МП;
5) коррекцию энергетического статуса МП;
6) коррекцию иммунного статуса;
7) коррекцию периферического кровообращения.
Всем этим требованиям отвечает антигомотоксическая терапия с применением комплексных антигомотоксических препаратов. Согласно работам профессора Х. Хайне действие антигомотоксических препаратов соответствует функциональной модели поведения цитокинов и направлено на коррекцию информационного обмена, осуществляемого в матриксе [4]. Эти препараты позволяют одновременно воздействовать на разные звенья метаболической цепи и восстанавливать нарушенное равновесие в нейроэндокринной регуляции обменных процессов, нормализуя функцию МП, а также других органов и систем. В каждом случае препараты подбирались в соответствии с результатами тестирования их по методу Фолля и выбирались те препараты, которые нормализовали все или большинство отклоненных показателей. Применение такого подхода для коррекции НДМП позволяло разработать схему индивидуального лечения каждого больного, состоящую из нескольких курсов по 2–3–4 препарата в каждом, последовательно сменяющих друг друга до полного исчезновения клиники заболевания, восстановления показателей БАТ и нормализации показателей функционального состояния МП по данным ультразвукового исследования и биохимических показателей.
Коррекция дисбиоза
Лечение НДМП должно всегда начинаться с управления симбиозом и коррекции дисбиоза. Коррекция дисбактериоза кишечника проводится в зависимости от данных бактериологического исследования. Наиболее часто определяется недостаточность кишечной флоры в виде уменьшения общего количества кишечной палочки, снижения количества бифидо- и лактофлоры. С этой целью подключаются такие препараты, как Бифилиз, Бифидумбактерин, Лактобактерин, Бификол, Бифиформ, Линекс, средство Примадофилюс (биологически активная добавка). Рекомендуется употребление биойогуртов и бифидокефиров, домашнее приготовление кефира с закваской Нарине. Одновременно назначаются препараты:
- Нукс вомика-Гомаккорд по 10 капель 3 раза в день;
- Мукоза композитум по 1 ампуле 1–3 раза в неделю.
Коррекция рН мочи и лечение инфекционных заболеваний мочевых путей
При щелочной реакции мочи происходит кристаллизация фосфатных солей и облегчается инфицирование мочеполовых путей. Чрезмерно кислая моча раздражает слизистую мочевых протоков и способствует кристаллизации уратов.
В обоих случаях усиливается кристаллизации солей кальция, особенно оксалата кальция. Повышенная экскреция кристаллов солей способствует десквамации почечного и пузырного эпителия и внедрению инфекционных агентов в подслизистую.
По нашим данным для поддержания рН мочи, близкой к нейтральной, и устранения инфекции мочевых путей необходимы следующие препараты, содержащие Berberis vulgaris:
- Берберис-Гомаккорд по 10 капель 3 раза в день;
- Ренель по 1 таблетке 3 раза в день;
- Солидаго композитум С по 1 ампуле 2–3 раза в неделю;
- Популюс композитум СР по 10 капель 3 раза в день.
Препарат Лимфомиозот (по 10–15 капель 3 раза в день) способствует подкислению мочи, очищению мезенхимы почек и улучшению выведения токсинов через лимфатическую систему.
Все перечисленные препараты также обладают противовоспалительным, диуретическим и иммуномодулирующим действием.
Коррекция вегетативной нервной регуляции
Основываясь на патогенезе НДМП, связанном с нарушением регуляторного влияния на функцию МП парасимпатического отдела вегетативной нервной системы, медиатором для которого является ацетилхолин, антигомотоксическое лечение должно базироваться на применении препаратов, содержащих атропин. Однако эти же препараты будут воздействовать и на симпатический отдел ВНС, так как ацетилхолин является медиатором для пресинаптических волокон симпатического отдела ВНС.
Хелидониум-Гомаккорд Н по 10 капель 3 раза в день. Препарат содержит белладонну в аккордах Д10, Д30, Д200, Д1000. Сочетание этих потенций придает препарату мощное конституциональное воздействие и оказывает, по-видимому, нормализующее влияние не только на гепатобилиарную систему. Не исключено, что нормализация функционального состояния направлена именно на те органы, регуляция которых осуществляется преимущественно парасимпатической вегетативной системой.
Спигелон по 1 таблетке 3 раза в день. Препарат содержит белладонну в потенции Д3 и обладает обезболивающим и седативным действием. Способствует восстановлению вертебробазилярной недостаточности.
Траумель С по 1 таблетке или 10 капель 3 раза в день. Желательно сочетание с инъекциями по 1 ампуле 1–3 раза в неделю. Препарат содержит белладонну в потенции Д4 и обладает противовоспалительным, антиэкссудативным, иммуностимулирующим, регенерирующим, обезболивающим, венотонизирующим действием. Кроме того, в его состав входит зверобой, показанный при повреждениях периферической и центральной нервной системы.
Вибуркол по 1–2–3 свечи в день. Препарат содержит белладонну в потенции Д2 и обладает выраженным седативным, противовоспалительным, противосудорожным, спазмолитическим и анальгезирующим действием. Кроме того, он имеет в своем составе подорожник, который обладает положительным терапевтическим эффектом при энурезе. Желательно его применение у детей, особенно с признаками лимфатизма и экссудативного диатеза.
Мукоза композитум по 1 ампуле 1–2 раза в неделю. Содержит белладонну в потенции Д10. Препарат оказывает мощное воздействие на слизистые за счет содержания органопрепаратов, регулирует цикл лимонной кислоты, влияет на функцию селезенки.
Спаскупрель по 1 таблетке 3 раза в день. Препарат содержит в своем составе сульфурную соль атропина в потенции Д6. Снимает спазмы гладких мышц полых органов и поперечнополосатой мускулатуры, обладает противосудорожным и седативным действием. Не исключено, что препарат влияет на процессы антиоксидантной защиты, так как содержит сульфат меди, кофактора супероксиддисмутазы.
Гиперрефлекторный мочевой пузырь
При впервые внезапно возникших жалобах и отсутствии признаков инфицирования мочи можно начать лечение с седативных и спазмолитических препаратов — Валерианахель и Спаскупрель, Лимфомиозот как лимфодренажное средство и Нукс вомика-Гемаккорд для коррекции дисбиоза и как дренажное средство. Курс лечения 20–25 дней. При положительной динамике можно закрепить эффект восстановленного метаболического равновесия и повысить энергетический потенциал, проведя второй курс лечения продолжительностью 20–25 дней.
В этот период назначают препараты Хелидониум-Гомаккорд Н и Коэнзим композитум № 5. У часто болеющих детей, имеющих проблемы с носоглоткой, можно подключить Эхинацея композитум СН. У детей с признаками обменных расстройств в виде диcметаболической нефропатии назначается Ренель или Берберис-Гомаккорд.
При отсутствии или недостаточности положительного эффекта назначается третий курс лечения на 20–25 дней, состоящий их более мощных седативных средств, влияющих на метаболические процессы в головном мозгу. Это такие препараты, как Нервохель и Церебрум композитум Н, Спигелон и Эскулюс композитум, которые назначаются для улучшения кровотока в вертебробазилярной области. Дополнительно можно сделать 5 инъекций Коэнзим композитум в сочетании с Гепар композитум, или Мукоза композитум, или Дискус композитум, чередуя их по дням недели.
Гипорефлекторный мочевой пузырь
Исходя из гомеопатического принципа подобия, у части больных достигается хороший эффект при назначении препаратов, содержащих белладонну, — Хелидониум-Гомаккорд Н, Траумель С, Спаскупрель, Мукоза композитум. Снижение энергетических процессов при гипорефлекторном МП выдвигает на первый план применение «энергетиков» — Коэнзим композитум и Убихинон композитум. По показаниям назначаются Эхинацея композитум СН, Энгистол, Галиум-Хель, Гепар композитум, Дискус композитум, Церебрум композитум Н, Тестис композитум, Эскулюс композитум и др.
НДМП в сочетании с циститом
У взрослых пациентов НДМП, как правило, возникает вследствие цистита, в связи с чем наиболее актуально применение Популюс композитум СР, Солидаго композитум С, Бербарис-Гомаккорд, Ренель, Мукоза композитум. Обязательно подключение дренажных средств — Хепель, Нукс вомика-Гомаккорд и Лимфомиозот, а также «энергетиков» — Коэнзим композитум и Убихинон композитум.
При инфицировании мочевых путей стафилококком, стрептококком, синегнойной палочкой подключаются инъекции Эхинацея композитум СН. При наличии инфицирования кишечной палочкой и склонности к жидкому стулу подключается Мукоза композитум или Гепар композитум.
При наличии хламидийной, уреаплазменной и микоплазменной инфекции присоединяется Энгистол.
НДМП и конституциональные типы
У детей с лимфатическим диатезом всегда имеет смысл подключить Лимфомиозот, Калькохель, Вибуркол. У детей с признаками псорической конституции — Нервохель, Тонзилла композитум, Псоринохель; с признаками сикотической или люезиновой конституции — Церебрум композитум Н, Псоринохель; с аллергическими проявлениями — Гепар композитум и Убихинон композитум; с признаками нервно-артритического диатеза — Берберис-Гомаккорд, Эскулюс композитум, Убихинон композитум.
НДМП и нарушения эндокринной системы
У женщин в климактерическом периоде назначаются Климакт-Хель, Нервохель, Овариум композитум. У молодых женщин с нарушениями менструального цикла — Гормель СН, Гинекохель, Овариум композитум.
У мужчин НДМП чаще всего сочетается с аденомой простаты, поэтому обязательно подключение таких препаратов, как Сабаль-Гомаккорд, Тестис композитум. Лица мужского пола хорошо реагируют на Бербарис-Гомаккорд, что, по-видимому, связано с образованием большого количества кислых валентностей в связи с действием андрогенов и кортизона. При гипотиреозе или узловатом зобе, после исключения аутоиммунного тиреоидита, назначают Лимфомиозот, Эскулюс композитум, Солидаго композитум, Галиум-Хель, Коэнзим композитум, Убихинон композитум, Церебрум композитум Н.
Понятно, что перечень препаратов велик и надо в каждом конкретном случае подбирать индивидуальные схемы лечения.
И в заключение хотелось бы обратить внимание на следующий момент. При отсутствии эффекта после трех курсов лечения необходимо более углубленное обследование больного!
Опубликовано в журнале «Биологическая терапия» № 2/2002
Литература
- Вейн А. М. Вегетативные расстройства. М., 2000.
- Вишневский Е. Л. Диагностика и лечение нейрогенных дисфункций мочевого пузыря у детей. В кн.: Ребенок и лекарство. 2000, т. 2, с. 215–229.
- Папаян А. В., Савенкова Н. Д. Нейрогенная дисфункция мочевого пузыря. В кн.: Клиническая нефрология детского возраста. СП: СОТИС, 1997. Гл. 13, с. 546–573.
- Хайне Х. Биология стресса // Биологическая медицина. 2002, март, с. 7–12.
М. Д. Карвэ* , 1
В. С. Дмитриева**
* ЗАО «Медицинские услуги» Детский Центр диагностики и лечения им. Н. А. Семашко, Москва
** ФГБУ ГНИЦ ПМ МЗ РФ, Москва
Источники: http://opochke.com/mochevyvedenie/mochevoy-puzyr/nejrogennyj-u-zhenshhin-lechenie.html, http://medi.ru/info/5056/, http://www.lvrach.ru/2016/09/15436544/












































